Trombocitopenic la copii
Patologiile hemoragice sunt afecțiuni specifice ale sângelui. În practica copiilor, ele apar destul de des, diferă într-un curs destul de greu. Destul de des la copii apare purpura trombocitopenică.
etiologie
În prezent, există multe patologii hemoragice. Pentru dezvoltarea lor duce o varietate de motive. Una dintre aceste boli este purpura trombocitopenică. Această patologie depășește lista bolilor hemoragice atât la copii, cât și la adulți. Dacă vă concentrați pe statistici, se poate observa că apare la 40-70% dintre pacienții cu diferite patologii de sânge.
Această patologie se caracterizează printr-o scădere puternică a fluxului sanguin periferic din numărul total de celule plachetare. Acest lucru se datorează prezenței unui conflict imun între plăcile de sânge și antigene. Trebuie remarcat faptul că parametrii anatomici ai splnei rămân normali. Medicii notează că tot mai multe cazuri de această boală hemoragică sunt înregistrate în fiecare an.
Bebelușii suferă de această patologie mult mai des decât băieții.
Cauza unică a bolii nu a fost încă stabilită. Pentru o lungă perioadă de timp, oamenii de știință nu au putut înțelege motivele pentru care bebelușii au această patologie de sânge. Numai evoluțiile moderne și cercetarea științifică au ajutat specialiștii să obțină niște răspunsuri la întrebările lor.
Dezvoltarea purpurei trombocitopenice conduce la influența diferiților factori. Cele mai frecvente și științifice sunt:
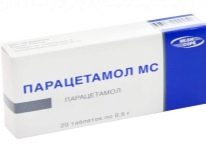
- Utilizarea pe termen lung a anumitor tipuri de medicamente. Oamenii de stiinta au dovedit ca mai mult de 60 de medicamente diferite pot provoca la un copil aparitia simptomelor acestei boli hemoragice pe piele. Astfel de medicamente includ chinina, chinidina, sulfonamidele, heparină, furosemid, dipiridamol, digoxină, metaboliți ai acidului acetilsalicilic, paracetamol, unele tipuri de beta-blocante, tiazide, cefalosporine, ampicilină, levamisol și multe altele. Previziunea dezvoltării unei boli hemoragice la un anumit copil este o sarcină aproape imposibilă.
- Defectele genetice. Mulți oameni de știință europeni cred că ereditatea joacă un rol foarte important în dezvoltarea versiunii idiopatice a bolii. Sunt în desfășurare numeroase experimente științifice care ar trebui să dovedească sau să respingă această teorie. Tulburările genetice existente pot duce la dezvoltarea inflamației autoimune și apariția simptomelor adverse ale bolii hemoragice.
- Consecințele patologiilor infecțioase. Efectele toxice ale produselor vitale ale microorganismelor patogene asupra organismului copiilor conduc la dezvoltarea diferitelor reacții imunologice inflamatorii. La copiii cu stări de imunodeficiență congenitară, riscul de purpură trombocitopenică crește de mai multe ori.
- Infecția intrauterină. Primele semne de boală hemoragică se formează la copil în timp ce se află încă în uter. O femeie care suferă de purpură trombocitopenică poate transmite o serie de anticorpi autoimune prin sistemul de flux sanguin placentar către copil. Această situație clinică duce la faptul că simptomele adverse ale bolii apar la un nou-născut deja în primele luni de viață.
patogenia
Pentru o lungă perioadă de timp, oamenii de știință nu au putut stabili care este mecanismul dezvoltării purpurei trombocitopenice la copii. Timp de mai multe decenii, au persistat diferite teorii care explicau patogeneza acestei boli hemoragice. Recent, în legătură cu apariția unor noi aparate de laborator și îmbunătățirea metodelor de diagnosticare, au apărut noi cunoștințe privind mecanismul apariției purpurei trombocitopenice la copii.
În timpul procesului patologic, un număr mare de molecule de proteine specifice apar în corpul copilului. Acestea se numesc anticorpi anti-plachetare. Aceste substanțe încep să interacționeze cu componentele antigenice specifice ale membranelor celulare ale trombocitelor din sânge (trombocite).
În mod normal, aceste celule sanguine îndeplinesc o serie de funcții fiziologice foarte importante. Acestea sunt necesare pentru asigurarea vâscozității normale și, de asemenea, pentru un canal de sânge.
Rezultatele unor studii științifice recente confirmă faptul că structura trombocitelor într-o boală hemoragică dată suferă o serie de modificări. În ele apare un aparat granular pronunțat, iar nivelul serotoninei alfa crește semnificativ. Modificarea numărului total de trombocite afectează apariția schimbărilor persistente care încep să apară în peretele vascular. Ca răspuns la această condiție, cantitatea de factor de creștere plachetară crește.
Toate aceste tulburări duc la moartea endoteliocitelor - celulele învelișului interior al vaselor de sânge și oferindu-le "netezirea" specifică necesară pentru fluxul sanguin neîntrerupt. Ca urmare a unor astfel de anomalii patologice, primele semne ale unui sindrom hemoragic încep să apară la copil, ceea ce îi agravează în mod semnificativ starea de bine.
După infecțiile bacteriene sau virale, anticorpii antiplachetare apar, de obicei, după ½-1 lună. În funcție de afilierea lor, aparțin clasei de imunoglobuline G. Aceasta explică, de asemenea, persistența persistentă a anticorpilor în sânge în viitor. În unele cazuri, ele pot persista în copil pe tot parcursul vieții. Moartea complexelor imune "uzate" are loc în splină.
Cele mai recente rezultate ale studiilor științifice au făcut posibilă clarificarea motivului pentru care un copil care suferă de purpura trombocitopenică autoimună are simptome de hemoragie crescută pentru o lungă perioadă de timp. Acest lucru se datorează în mare parte scăderii nivelelor de serotonină. În mod normal, această substanță este implicată în formarea unui cheag de sânge.
tipuri
Doctorii disting mai multe forme clinice ale acestei stări hemoragice.
Acestea includ:
- trombocitopenie imună;
- idiopatică.
Medicii folosesc de asemenea o altă clasificare, care vă permite să separați diferite variante de purpură trombocitopenică în diferite forme imune. Acestea includ:
- Isoimmune. Cel mai adesea după transfuzii de sânge. Ea poate fi înnăscută - atunci când mama și viitorul copil au un conflict imun asupra antigenei plachetare. Poate avea un caracter tranzitoriu. Această formă clinică este adesea recurentă.
- Autoimuna. Se produce datorită formării în organism a unui număr mare de anticorpi de trombocite pe plăcile proprii de sânge.
- Geteroimmunnaya. Dezvoltarea acestei variante imune a bolii duce deseori la luarea anumitor grupuri de medicamente. Un rol important îl are prezența hipersensibilității și imunității individuale a anumitor produse chimice la un copil bolnav. Acest lucru contribuie la dezvoltarea unui simptom specific - leziuni ale pielii purpurii, care sunt rezultatul hemoragiilor multiple.
- Transimmunnaya. Această formă imună a bolii se dezvoltă, ca regulă, ca urmare a conflictului antigenic care a apărut și acumularea de anticorpi anti-plachetare la o femeie însărcinată.Acestea pătrund cu ușurință în făt prin sistemul de flux sanguin placentar, ducând la dezvoltarea sindromului hemoragic.
simptome
Severitatea semnelor clinice adverse ale bolii depinde în mare măsură de cât de important este reducerea trombocitelor în sângele periferic. Simptomele cresc atunci când nivelul trombocitelor din sânge scade la 100.000 / μl. Reducerea la 50.000 / μl duce la apariția simptomelor pronunțate de sindrom hemoragic.
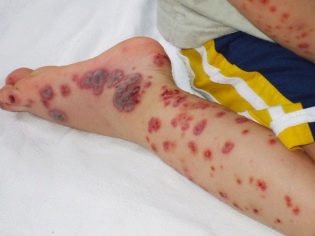
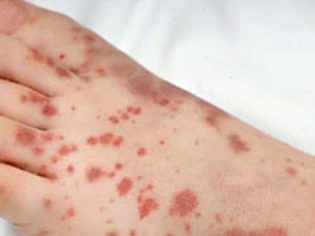
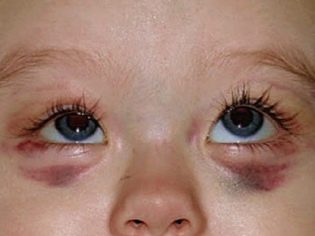
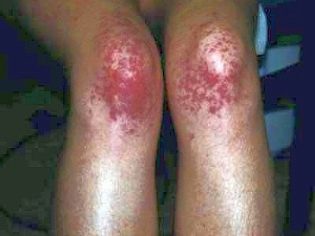
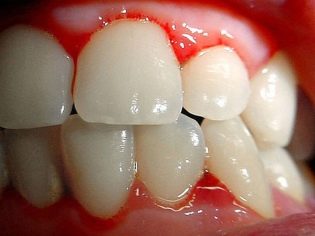
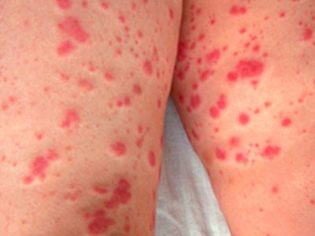
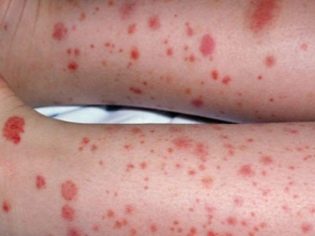
Această afecțiune patologică este cel mai specific semnal clinic al purpurei trombocitopenice. Se caracterizează prin apariția unor hemoragii numeroase și diverse care apar într-o mare varietate de zone anatomice.
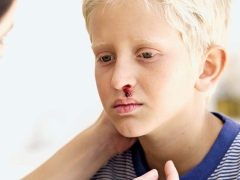
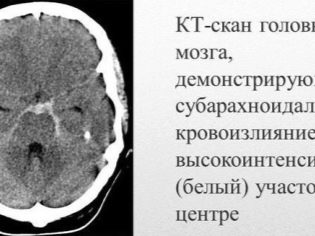
Destul de des, un copil bolnav are sângerare nazală și gingivală, hemoragii în creier și organe interne sunt cele mai periculoase. Aceasta duce la dizabilitatea copilului bolnav.
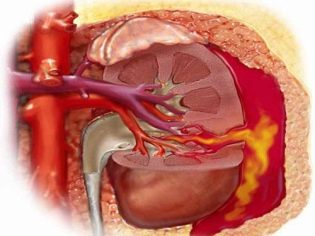
Sângerarea în rinichi sau în tractul urinar se manifestă la un copil prin prezența sângelui în urină. Cu sângerări severe, se poate produce hematurie - apariția unui număr mare de globule roșii în sedimentele urinare. Sângerarea în tractul gastro-intestinal (în special în intestinul distal) conduce la faptul că copilul apare scaune negre (melena). Aceste semne clinice sunt foarte nefavorabile și necesită tratamentul obligatoriu al sfaturilor unui medic.
Sindromul hemoragic în purpura trombocitopenică prezintă câteva caracteristici. Se caracterizează prin asimetria abaterilor rezultate, precum și prin spontaneitatea completă a aspectului lor. Gravitatea simptomelor, de regulă, nu corespunde intensității impactului.
În unele cazuri, simptomele adverse se manifestă la un copil chiar și cu o singură doză de medicament sau după transferarea unei infecții normale. Destul de des, purpura trombocitopenică apare într-o formă acută.
Hemoragiile pot fi multiple și pot să apară simultan (într-o varietate de organe interne). Există o localizare destul de nefavorabilă a sângerărilor interne. Acestea includ rinichii, glandele suprarenale, capul și măduva spinării, inima, ficatul. Hemoragiile din aceste organe duc la o afectare pronunțată a funcțiilor vitale.
Trombocitopenic purpura are anumite caracteristici. În timpul palpării organelor interne, se poate observa că nu există o creștere a splinei și a ficatului. Ganglionii limfatici rămân, de asemenea, normali în dimensiune. Aceste semne clinice disting semnificativ această patologie de multe alte boli hemoragice. Destul de des, sindromul de hemoragie crescută rămâne doar o manifestare a acestei boli.
Cum apare la nou-născuți?
Primele simptome la copiii care au anticorpi auto-trombocite în sângele lor apar în primele luni de viață. La sugari, sindromul hemoragic poate fi exprimat în moduri diferite. Apariția simptomelor negative este afectată de starea inițială a copilului, precum și de prezența unor patologii asociate severe.
Există purpură trombocitopenică la copii cu apariția hemoragiilor la nivelul pielii, membranelor mucoase, precum și în organele interne.
De obicei, primele simptome pe care le găsesc părinții la un copil bolnav sunt vânătăile mari care apar brusc pe piele. De regulă, nu există daune sau efecte anterioare înainte de apariția unor astfel de elemente pe piele. Dezvoltarea hemoragiilor în cavitatea articulațiilor mari este foarte periculoasă, deoarece poate duce la tulburări de mers și apariția durerii atunci când se efectuează mișcări active.
diagnosticare
Puteți suspecta boala atunci când un copil are diverse hemoragii. În mod normal, nu există astfel de manifestări la copii.Apariția vânătăilor pe piele, indiferent de leziuni sau șocuri, ar trebui, de asemenea, să-i motiveze pe părinți să contacteze pediatrul cu copilul pentru consultare. Un diagnostic mai precis poate pune pe hematologul copiilor.
Pentru diagnostic necesită mai multe teste de laborator. Aceste studii ajută la stabilirea variantei patologice a sângerării, precum și la determinarea severității tulburărilor fiziologice prezente la copil.
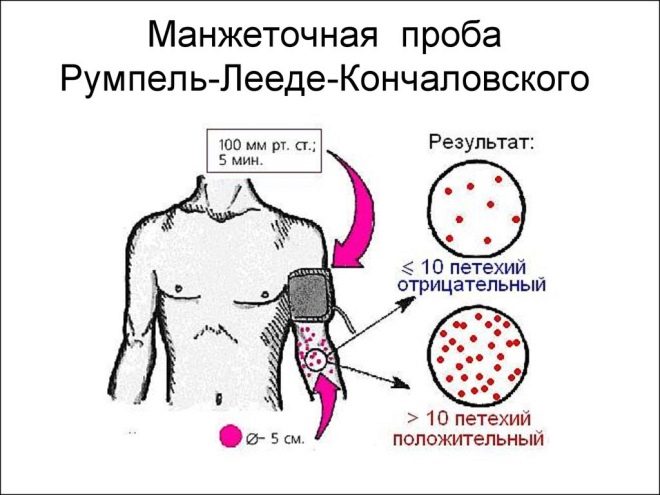
Pentru a detecta sângerarea excesivă se efectuează un test de înțepare și un test de manetă. Studiul cu ajutorul unui manșon al unui monitor de tensiune arterial pentru copii pentru măsurarea tensiunii arteriale este obligatoriu pentru diagnosticul purpurei trombocitopenice.
Cercetarea de bază efectuată pentru toți copiii, fără excepție, este un număr total de sânge. Această boală hemoragică se caracterizează printr-o scădere accentuată a numărului de trombocite. După infecțiile virale anterioare, limfocitoza persistentă poate fi prezentă în sânge pentru o lungă perioadă de timp. Punctia spinarii cu purpura trombocitopenica este doar una auxiliara. Rezultatul mielogramei cu această boală va arăta că numărul de trombocite este normal.
Pentru a stabili deficiența funcțională existentă, se efectuează o analiză a coagulogramei. Ajută la determinarea cantității de fibrinogen, a timpului de protrombină și a altor criterii importante pentru evaluarea trombozei intravasculare. Rezultatul este evaluat de medicul curant.
În unele situații este necesară extinderea complexului de măsuri de diagnosticare. Scopul cercetărilor suplimentare se realizează în conformitate cu indicații medicale stricte.
tratament
Apariția semnelor de sindrom hemoragic pronunțat la un copil este un motiv pentru spitalizare. Corectarea tulburărilor hematologice se efectuează în condiții spitalicești, toate procesele fiind controlate de medici. În timpul exacerbării bolii este necesară repausul patului. Pe măsură ce vă simțiți mai bine, bebelușul se poate întoarce la modul obișnuit de viață. Sporturile active pentru acești copii sunt de obicei limitate.
Una dintre componentele importante ale tratamentului este dieta.
Un bebelus bolnav ar trebui sa manance de 5-6 ori pe zi, in portii mici. Foarte bine, dacă mâncarea este pre-zdrobită. Se recomandă să gătiți felurile delicate, ar trebui să excludeți prăjirea în ulei. Baza dietei pentru copii ar trebui să fie o varietate de produse proteice.
Principalele medicamente prescrise de medici pentru a compensa sindromul hemoragic sunt glucocorticosteroizii. Acestea au un efect complex, care include un efect desensibilizant, antiinflamator, imunosupresor și antialergic. Principalul medicament care este prescris în această perioadă este prednisonul. Doza de hormon este determinată individual, luând în considerare vârsta și greutatea copilului.
Când primiți prednison în sângele unui copil bolnav, numărul de trombocite crește treptat. Acceptarea hormonilor ajută la reducerea numărului de anticorpi anti-trombocite circulanți, precum și la reducerea formării complexelor imune care provoacă apariția simptomelor adverse.
Despre ce este purpura trombocitopenică, consultați următorul videoclip.