Streptoderma la copii: de la simptome la tratament
Diferitele boli ale pielii nu sunt neobișnuite în copilărie și adolescență. Imunitatea copilului nu este la fel de puternică ca cea a unui adult și, prin urmare, adesea nu poate da un răspuns imun decent pentru invazia microflorei patogene. Așa începe streptoderma - o boală larg răspândită în copilărie.
Despre boala
Streptoderma se referă la boli infecțioase ale pielii. Dă-i microflorei streptococice. Streptococi trăiesc peste tot și sunt considerați paraziți. Cele mai multe dintre ele se află în tractul digestiv, în gură, în nas și în intestinul gros. Dimensiunile Streptococcus sunt mici - cu diametrul de aproximativ 1 micron. Răsfoiți foarte repede. În procesul de reproducere, bacteriile produc toxine, iar acest fapt cauzează boala - apar suprafețe rotunjite purulente pe piele. Focarele streptodermei pot fi mici - doar câțiva milimetri și mari - până la 20-30 centimetri în diametru.
Deoarece există mai multe tipuri de streptococi, atunci sub streptodermă trebuie înțelese mai multe tipuri de boli:
- impetigo contagioasă;
- bulionul impetigo;
- stomatită angulară;
- lichen simplu;
- turniol;
- erupții cutanate streptococice.
În lume nu există date exacte despre modul în care streptoderma comună, deoarece pacienții nu o referă întotdeauna la medici. Mulți preferă să trateze singuri forme ușoare și, prin urmare, datele despre bolnavi nu sunt înregistrate nicăieri.
Este cunoscut faptul că streptococii mai "iubesc" femeile și copiii. Conform estimărilor OMS, prevalența streptodermei la copii și adolescenți cu probleme dermatologice atinge 60%.
Cum apare infecția?
La întrebarea dacă streptoderma este contagioasă sau nu, există un singur răspuns - această boală este foarte contagioasă. Calea distribuției sale se numește contactul gospodăriei.
Un copil poate fi infectat cu infecții de la alți copii și adulți, jucând cu niște jucării, fiind în contact tactil, folosind obiecte comune, vase, prosoape și obiecte.
De aceea, de cele mai multe ori boala afectează imediat întreaga echipă a copiilor - într-o grădiniță sau școală, într-un grup dintr-un sanatoriu sau într-o tabără pentru copii. În mod similar, adulții sunt infectați.
Ar trebui să se înțeleagă că streptococul pentru a se dezvolta, avem nevoie de un habitat optim - o temperatură de aproximativ 37 de grade cu un semn plus, o umiditate specială. Acest mediu este corpul uman. Pentru a intra într-un mediu de reproducere adecvat, microbul trebuie să depășească stratul exterior al pielii. Ea facilitează sarcina de orice rană, zgârietură, abraziune pe pielea copilului. Infecția se răspândește foarte repede.
Cel mai adesea, incidenta maxima are loc in sezonul cald - primavara si vara. În aceste sezoane se mărește transpirația, ceea ce în sine crește probabilitatea microtraumelor epidermei.
Perioada de incubație este dificil de determinat un interval de timp specific, toate foarte individuale. Din momentul în care streptococul lovește pielea, dacă există leziuni pe piele, durează între 7 și 10 zile pentru a dezvolta simptomele clinice ale bolii (când apar caracteristici caracteristice ale pielii).
Copilul rămâne contagios, atâta timp cât pe pielea lui există buzunare de infecție streptococică.
Cel mai adesea, unul dintre grupurile de boli streptococice se dezvoltă atunci când un copil sau un adolescent are unele probleme legate de piele:
- pediculoza;
- dermatită și dermatoză;
- scabie;
- alergii;
- adolescenta acnee;
- imunitate redusă;
- prezența anemiei;
- boli cronice;
- infecții parazitare;
- încălcarea normelor de igienă.
Boala apare la copii mici și copii mai mari cu aproape aceeași frecvență, dar la copii este mai greu, durează mai mult. Acestea sunt caracteristicile de vârstă ale imunității. Cauzele apariției nu sunt întotdeauna posibile.
În plus față de calea de contact a transmisiei, există o picătură de aer, dar în acest fel streptococul este transmis destul de rar.
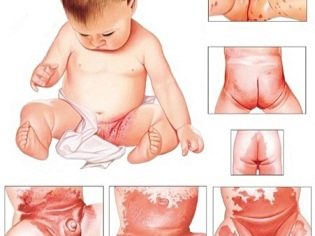
Simptome și semne
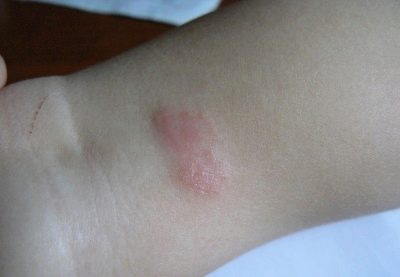
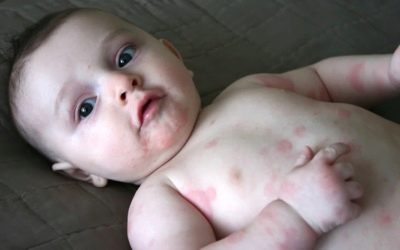
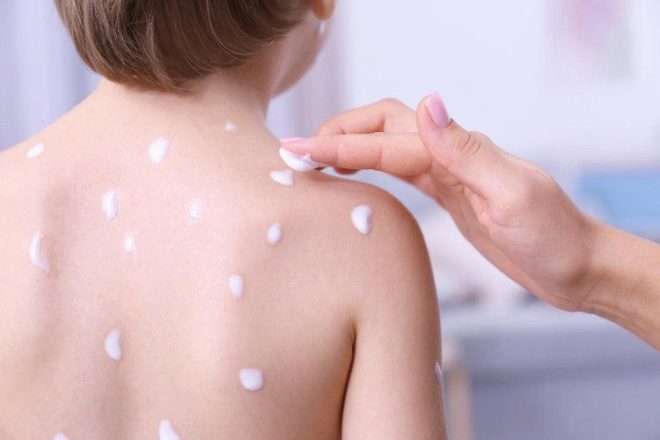
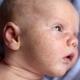
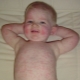
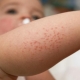
Pentru a determina timpul de infecție este, de obicei, foarte dificil, deoarece în timpul perioadei de incubație nu există semne ale bolii. Doar în 7-10 zile se manifestă stadiul inițial al bolii - formațiuni streptococice. Fiecare arată ca o culoare rotundă de culoare roz. Nu este necesar ca acest element să aibă forma rotundă sau ovală corectă, adesea petele nu au muchii netede.
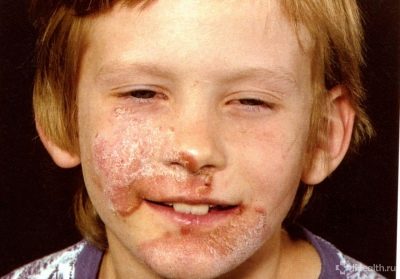
După câteva zile, ele încep să degenereze în vezicule purulente. Prezenta puroi face posibilă distingerea streptodermei de herpes sau de dermatită alergică.. În funcție de gradul de penetrare al microbilor, se remarcă mai multe manifestări clinice: dacă streptoderma este superficială (de exemplu, cu impetigo), veziculele se sparg rapid și nu lăsă urme după cicatrizare și în forme profunde ale bolii nu este afectată numai epiderma, dar și stratul de germeni al pielii, care poate duce la formarea unor defecte de piele urâte în viitor.
La adulți, boala aproape că nu este asociată cu nici o plângere gravă a modificărilor de sănătate. dar la copii, streptoderma este mai pronunțată: pot apărea mâncărime ușoare în zona afectată, precum și pielea uscată la locul leziunii. Dacă leziunile sunt extinse, copilul se poate ridica la 37,0-37,7 grade, poate exista o creștere a ganglionilor limfatici.
Streptoderma pe picioare este adesea localizată, dar un astfel de aranjament de erupții și orice altul se poate răspândi ușor în întregul corp într-un timp scurt. Elementele individuale se pot îmbina, formând astfel zone mai extinse de pagube. Dacă numai pliurile de piele sunt afectate inițial, de exemplu, pe papă, în pliurile cotului de pe brațe, atunci există toate șansele ca o leziune bacteriană să nu depășească pliurile.
Chiar dacă leziunea este extinsă, trebuie să știți că unghiile și părul nu sunt niciodată susceptibile la streptodermă.
Dacă zona afectată a pielii este expusă în mod obișnuit la răni, frecare, atunci boala poate deveni cronică. Pentru streptodermia cronică, sunt necesare premisele. Cel mai adesea, această formă de boală se dezvoltă în diabet zaharat, în boli de rinichi, în orice boli cronice la un copil, în boli genetice. În acest caz, boala va apărea și se va retrage în valuri. Între atacuri, pielea din zona afectată devine brută, fulgi, este uscată și poate diferi ușor de culoarea sănătoasă.
La început, pentru prima infecție, streptoderma este întotdeauna localizată, iar sarcina părinților este de a face tot posibilul pentru a preveni răspândirea infecției la epiderma sănătoasă.
Apa este periculoasă. Este contactul cu ea care va permite ca pete să se târască prin corp. Acest lucru se observă mai ales atunci când primele elemente ale erupțiilor streptococice apar pe față (obraz, bărbie, buze, nas).
Când se spală în câteva ore, se formează focare noi pe cap (pe nas, pe pleoape etc.).e), precum și pe mâini, cu o ușoară umflare a epidermei între elementele vechi afectate și cele noi.
Cum se recunoaște tipul de boală?
În funcție de simptomele caracteristice, este ușor de determinat nu numai faptul de infecție streptococică, ci și aspectul ei.
Acestea sunt semne ale celor mai frecvente soiuri ale acestei boli bacteriene:
Strept impetigo
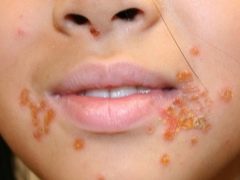
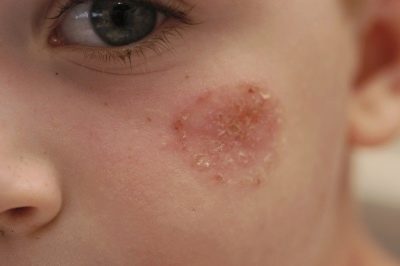
Cea mai comună formă a bolii copleșitor, se dezvoltă în nas, pe față, pe mâini și picioare, pe părțile expuse ale corpului. Aceasta este o streptodermă de suprafață, care aproape că nu are niciodată consecințe negative din punct de vedere al esteticii aspectului pielii.
În stadiul inițial, boala este un mic flacon cu conținut de noroi, pielea din jurul ei devine rapid roșu. Foarte repede, aceasta se deschide, formând o crustă uscată sau umedă, gălbuie-maronie. Când crusta scade, pielea de sub ea are o culoare mai strălucitoare, hiperpigmentarea (albastru-roz) durează ceva timp și apoi trece fără urmă.
Cu cât începe tratamentul mai devreme, cu atât mai mari sunt șansele ca boala să nu se răspândească. Tratamentul poate dura până la câteva săptămâni. Copilul rămâne contagios în 28 de zile de la apariția primului conflict vezicule (acesta este numele pe care îl are elementul primar streptococ).
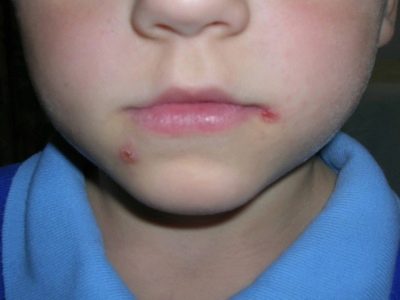
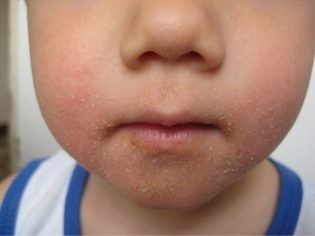
Slot-like impetigo (zaeda)
Această formă de streptodermă confuză cu alta este aproape imposibilă - este întotdeauna localizat în colțul gurii și numai în cazuri izolate este locația în colțul ochiului sau pe aripile nasului descrise. Conflictele în acest caz sunt de dimensiuni mici și letargie - bulele se rupe repede și lasă o fisură de rănire asemănătoare cu o crustă gălbuie. Ea iese și rana este expusă din nou. Boala cauzează adesea copilul să se plângă de durere atunci când mănâncă, zâmbește, vorbește, salivează, mâncând în locul afectat. Foarte des, zaeda este cronică.
Este extrem de rar ca o astfel de streptodermă să fie distribuită în altă parte de la locul apariției sale inițiale. Este bine tratat, dar poate fi complicat prin adăugarea unei infecții fungice, mai ales dacă există carii, candidoza cavității bucale.
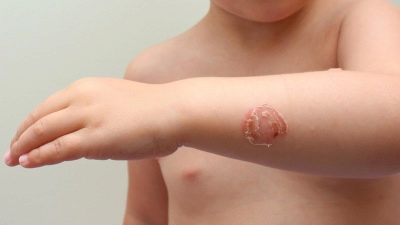
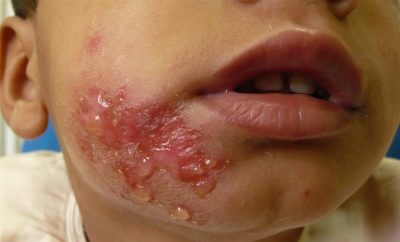
Bullosa impetigo
Această formă de boală infecțioasă, caracterizată prin severitate, afectează de obicei picioarele, mâinile și genunchii. La început, copilul va forma în aceste locuri blistere mari, umplute cu puroi și lichid seros. Ele sunt foarte friabile, moi, ușor de rupt. După o ruptură, nu se creează cruste cu scalare, ci se formează o eroziune reală, la copii acest întreg proces are adesea loc în contextul unei creșteri a temperaturii și a unei creșteri a ganglionilor limfatici regionali.
Dacă infecția începe la un copil (la sugari, nou-născuți), semnele de intoxicație generală nu sunt excluse. Cu cât copilul este mai tânăr, cu atât este mai mare probabilitatea apariției concomitente a semnelor clinice de deteriorare a afecțiunii generale.
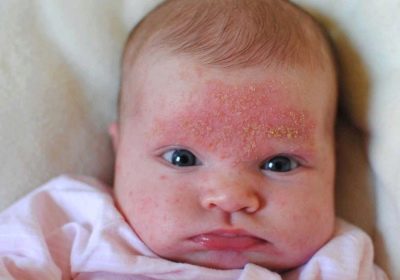
Simplu lichen
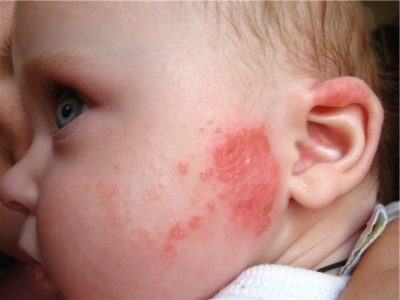
Această formă de copii se îmbolnăvesc mai des decât adulții. Cel mai adesea boala începe în grupurile de copii în toamnă și primăvară. Cel mai mult Acesta poate apărea adesea pe fața gurii, pe bărbie, pe obraji, pe mâini, și cel mai puțin pe toate - pe picior.. Bubulele cu lichid sau cu puroi nu se formează în același timp, de aceea, de multe ori lipsesc, se numește streptodermă uscată.
Apare ca leziuni de culoare albicioasă sau roz, cu limite delimitate. În interiorul vetrei este acoperită cu cântare cenușii. Raspite mâncărimea și mâncărimea.
Dacă un copil se odihnește la soare o vreme, manifestările lipsei simple sunt reduse, dar nu trec deloc.
Tanul în sine este distribuit neuniform, pielea are un aspect pestriț - în focalizarea leziunii, pielea rămâne mai deschisă.
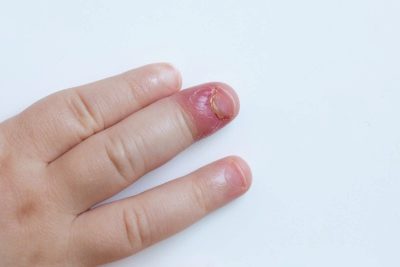
Turniol
A doua denumire pentru acest tip de streptodermă este impetigo cilindri de unghii. La copii apare rar. primar Blisterul flicken apare pe piele de lângă placa de unghii. Aceasta este o condiție destul de dureroasă. În interiorul blisterului lichidul seros se oprește pentru purulență în 2-3 zile. Există o boală și un alt nume cu care oamenii se cunosc mai bine - infractorul superficial.
Adesea se dezvoltă eroziunea sau ulcerul și se poate produce o pierdere a plăcii de unghii. La copiii mici, cu această formă de infecție streptococică, se dezvoltă febră, iar ganglionii limfatici regionali pot crește.
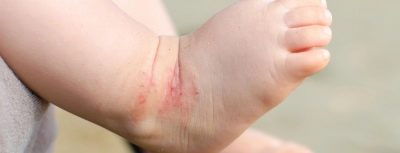
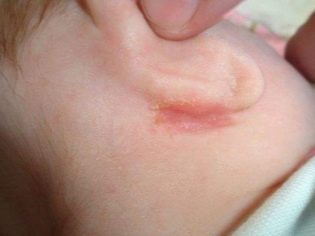
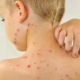
Erupție cutanată streptococică
Această formă a bolii afectează cel mai adesea copiii mici ai copilariei. Streptococul afectează pielea care are deja semne de erupție cutanată sau dermatită atopică. acest boala apare cel mai adesea în urechi și în spatele urechilor, în zona inghinală, sub brate. Pielea, care este adesea supusă la frecare, poate fi, de asemenea, infectată cu streptococ (la femei - sub glandele mamare, pe coapsele interioare) la copii - în zona feselor.
Există mai multe blistere mici cu lichid serotic, care se îmbină rapid. Ele sunt dureroase, pot provoca mancarimi si mancarimi. După deschidere, se creează fisuri și eroziune ale pielii. În absența tratamentului adecvat și a nerespectării normelor de igienă, este posibilă îmbolnăvirea cronică cu exacerbări ocazionale.
diagnosticare
Definiția streptodermei nu provoacă multă muncă, chiar prin semne vizuale. Dar diagnosticul trebuie confirmat în orice caz, dar pentru că părinții care observă pielea educației copilului, asemănătoare unei boli infecțioase a pielii, trebuie să vă referiți cu siguranță la un medic pediatru. Cel mai bine este să faceți o vizită la spitalul bolilor infecțioase și nu la clinica obișnuităLa urma urmei, există oportunități de a confirma rapid sau de a respinge streptoderma.
De îndată ce începe boala, devine posibilă stabilirea prezenței streptococului prin examinarea microscopică a însămânțării bacteriologice a răzuinței. Această analiză este efectuată mai întâi. Cu o răzuire, streptococi sunt detectați cu un diagnostic adecvat. Este important să faceți această analiză înainte de tratament și, prin urmare, orice auto-tratament la domiciliu este extrem de nedorit.. Dacă mama a încercat să trateze singură boala la copil și apoi a mers la doctor, răzuirea ar putea fi negativă, în timp ce streptoderma va avea loc. Dar chiar si in acest caz, un medic cu experienta va distinge aceasta boala de alte boli dermatologice prin combinarea manifestarilor clinice.
Specialistul va putea să o distingă de urticarie, pitiriazis versicolor, piodermă sau dermatită. La domiciliu, acest lucru nu este întotdeauna cazul. De asemenea, într-un spital sau clinică este posibilă determinarea complicațiilor infecției streptococice - leziuni fungice.
Dacă un copil a suferit două sau mai multe episoade de detectare a streptodermei în ultimul an, este recomandat să îl examinați complet - să examinați starea tractului gastro-intestinal, să efectuați o scanare cu ultrasunete a organelor abdominale, să faceți teste pentru ouă de vierme, să efectuați teste de laborator pentru zahăr, hormoni tiroidieni , și, de asemenea, efectuați teste de sânge și urină.
tratament
Dacă copilul este bine cu imunitate (fără HIV, boli autoimune severe) și focarele bolii sunt unice și nu sunt extinse, de obicei sunt prescrise remedii locale. În plus față de astfel de mijloace, care tratează direct zonele afectate, se recomandă să luați vitamine, terapie UV.
În timp ce părinții vor trata copilul conform recomandărilor medicului, nu puteți scălda copilul. Dacă este necesar, pentru a efectua proceduri igienice, pielea sănătoasă poate fi șters cu un tampon umed, încercând, în orice caz, să nu atingă zonele afectate. Poate fi folosit pentru astfel de frecaturi nu apa, ci un decoction de mușețel slab.La momentul tratamentului, copilul nu trebuie să poarte haine din țesături sintetice, deoarece provoacă transpirații, iar transpirația în această perioadă crește probabilitatea răspândirii focarelor de infecție. Pentru a preveni acest lucru, avem nevoie nu numai de haine din țesături naturale, în care pielea va respira bine, ci și de temperatura optimă a aerului în cameră. Într-un apartament unde este fierbinte, copilul va transpira oricum.
Un copil din prima zi de boală ar trebui să aibă propria ceașcă, farfurie, lenjerie și prosoape proprii. Nu ar trebui să se joace cu alți copii, cu atât mai puțin să folosească aceleași jucării și aceleași lucruri cu ei.
Carantina pentru streptoderma este de 10 zile. Prin urmare, după detectarea bolii la un copil, este imperativ să se informeze grădinița sau școala pe care copilul o frecventează. Trebuie să existe o carantină de zece zile pentru toți cei care au avut contact cu copilul.
Pentru un copil dieta recomandată în timpul tratamentului, lipsit de orice produs cu alergenicitate ridicată. Alimentele picante și grase ar trebui, de asemenea, să fie excluse din dietă. Alergiile alimentare în această perioadă pot duce la o creștere a exudatului și agravarea bolii.
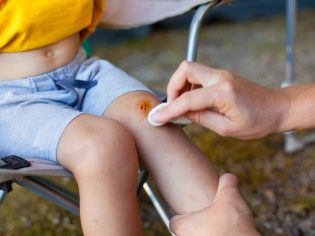
Se recomandă tratarea leziunilor de câteva ori pe zi.. Dacă există bule nedeschise, acestea sunt deschise cu grijă cu un ac steril și tratate cu coloranți anilinici. Pentru aceste scopuri, bine-cunoscut verde strălucitor (verde verde strălucitor), melitenovo albastru, "Fukortsin" este potrivit pentru toată lumea. După acest tratament, pe locul inflamației se aplică un pansament curat și uscat cu un unguent care are un efect de dezinfectare.
În cazul în care copilul a format o crustă tare, în nici un caz nu poate încerca să le separați manual, acest lucru poate duce la formarea de eczeme severe. Crustele sunt pete cu petrolatum salicilic și după aproximativ o zi sunt ușor îndepărtate cu tratamentul următor.
Dacă streptoderma are o durată lungă și lentă, se aplică un tratament cu antibiotice. Termenul nu depășește de obicei 6-7 zile.
Medicamente pentru terapie
Streptoderma la copii este tratată destul de bine și rapid, dacă totul se face corect. O greșeală obișnuită este oprirea tratamentului imediat ce apar semne de îmbunătățire. Cursul de tratament prescris de medic trebuie completat complet fără întârziere.
Pentru tratamentul local, așa cum s-a menționat deja, se utilizează următoarele medicamente.
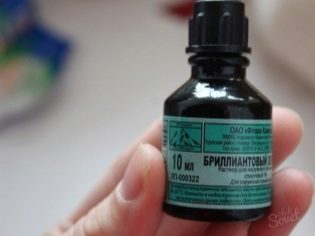
Soluție verde strălucitoare - un antiseptic popular, produs nu numai sub formă lichidă, ci și într-o formă mai convenabilă - sub formă de creion. Ea are nu numai un efect împotriva bacteriilor, dar, de asemenea, se confruntă parțial cu unele ciuperci, și, prin urmare, poate fi folosit pentru tratamentul local chiar și cu streptoderma complicată. Tratați leziunile de două ori pe zi.
"Fukortsin" - al doilea nume - "lichidul Kostellyani", are o culoare roșie, strălucitoare. Compoziția este eficientă împotriva streptococilor și a anumitor tipuri de ciuperci. Tratamentul pielii se efectuează de la 2 la 4 ori pe zi. Înainte de a aplica unguentul, se recomandă ca lichidul de zmeură să se usuce complet pe piele.
Albastru de metilen, sau doar albastru. Acest colorant este utilizat pentru a trata pielea afectată de până la 2 ori pe zi. O soluție de alcool colorant de anilină este disponibilă în orice farmacie.
Nu trebuie să aplicați mai multe coloranți simultan - tratamentul pentru aceasta nu va deveni mai eficient. Alegeți un instrument și nu depășiți timpul de procesare.
Dacă leziunile sunt mari, acestea pot fi, de asemenea, recomandate pentru tratamentul pre-tratament înainte de tratamentul cu Miramistin și clorhexidină.
Unguentele, care sunt adesea prescrise pentru copiii cu streptoderma.
ihtiolovaya - medicament-antiseptic, care este deosebit de eficient pentru eczeme streptococice. Aplicați de 2-3 ori pe zi.
tetraciclină - Un medicament antibacterian popular pentru tratamentul bolilor de piele și a bolilor oculare.Pentru tratamentul streptodermei se aplică un unguent cu o concentrație de tetraciclină de 3%. Este necesar să se utilizeze leziunea după tratament cu coloranți de anilină de 1-2 ori pe zi.
zinc. Principalul ingredient activ este oxidul de zinc, care are un efect pronunțat antiseptic și de uscare. Pe baza acestei substanțe, există alte medicamente, de exemplu, "Zindol". Mai ales eficient pentru eczeme umede.
Sulfur unguent - Un antiseptic popular care este activ împotriva majorității agenților patogeni. Puneți pe suprafața pregătită anterior de 1-2 ori pe zi.
Dacă copilul are tendința de a alerga, antihistaminice, cum ar fi Claritin, Suprastin, sunt, de asemenea, prescrise pe durata tratamentului. Doza exactă și numărul de doze pe zi, prescrise de medic, în funcție de vârsta pacientului. Dacă sunt recomandate antibiotice sistemice, atunci cel mai adesea alegeți astfel de mijloace ca "Amoxiclav" și "Flemoksin Solyutab". Dacă un copil are, din anumite motive, rezistență la grupul de antibiotice cu penicilină, se recomandă Azitromicina sau Summamed. În plus, prebioticele și probioticele pot fi prescrise pentru a păstra sănătatea intestinului în timpul tratamentului cu antibiotice.
Copiii imunocompromiși (de exemplu, un copil cu puțin timp înainte de streptoderm au suferit o gripă severă sau ARVI sau au boli cronice cu recidive frecvente), tratamentul poate fi recomandat de un medic pentru a menține imunitatea. În plus față de vitamine, conține "Licopid" în comprimate cu diferite doze (pentru copii, 1,0 mg fiecare pentru copiii cu vârsta de 15 ani - câte 10 mg fiecare).
Opinia dr. Komarovsky
Prestigiosul pediatru și prezentatorul TV Yevgeny Komarovsky este sigur că streptococul este susceptibil la oricare altul - boala poate să apară la sugari și adolescenți, dar este mult mai probabil să se manifeste la un copil care participă la o grădiniță sau o școală implicată în sporturile de contact. Indiferent dacă există semne de o infecție streptococică pe deget sau în orice alt loc, antibioticele vor ajuta la vindecarea rapidă a afecțiunii. Evgeny Olegovich sfătuiește ferm să renunțe la terapia antibacteriană.
Din nefericire, multe mame cred în mod eronat că este posibil să se facă față decoltării de mușețel și calendula streptococ, precum și a altor mijloace ale "bunicii", dar acest lucru nu este valabil. Streptoderma în timp ce se răspândește și devine cronică. Antibioticele moderne nu sunt deloc atât de teribile, iar răul din partea lor este în multe privințe exagerat, spune Yevgeny Komarovsky, și acesta este și cel mai eficient și mai rapid tratament.
Proiecțiile pentru streptoderma sunt favorabile, boala se vindecă complet, ușor. De aceea este absolut inutil să experimentăm remedii folclorice dacă există modalități eficiente și rapide de eliberare.
profilaxie
Streptococi sunt locuitorii naturali ai pielii noastre. Ei au toți - atât la pacienți, cât și la oameni sănătoși. Nu fac nici un rău unei persoane atâta timp cât imunitatea este suficient de puternică. Dar dacă slăbește sau se produce o deteriorare a pielii, persoana se încadrează automat în grupul de risc pentru streptodermă. Cunoscând acest lucru, merită să aveți grijă de prevenirea infecției în avans. Acest lucru vă va ajuta să obțineți sfaturi simple.
- Învățați-vă igiena copilului de la o vârstă fragedă. Monitorizați mai atent igiena copilului. De îndată ce copilul a venit acasă, trebuie să vă spălați imediat mâinile, să vă apropiați de copil cu mâini curate și spălate. Dacă un copil se află într-un loc aglomerat, de exemplu, călătorind cu mama în tren sau cu avionul, atunci nu trebuie să vă spălați mâinile, ci să-i tratați și cu un antiseptic, de exemplu, "Miramistin".
- Cel mai bine este să tratați imediat orice zgârieturi, abraziuni și răni la un copil cu un antiseptic.De exemplu, peroxid de hidrogen, fără a aștepta o infecție sau nu.În caz de rănire, puteți aplica crema "Baneotsin" sau un alt medicament terapeutic și profilactic.
- Bolile cronice cresc probabilitatea de susceptibilitate la bacterii și, prin urmare, le lasă pe propriul curs nu ar trebui să fie, în orice caz., copilul trebuie să primească asistență medicală promptă și adecvată.
- Consolidarea imunității copiilor. Copiii care cresc în condiții de "seră" suferă cel mai adesea de diverse boli, inclusiv infecții ale pielii. Activitatea fizică adecvată, sportul, mersul pe jos în aer proaspăt, întărirea și alimentația sănătoasă fără supradotaj sunt cea mai bună modalitate de a susține imunitatea copilului.
- Copiii de la o vârstă fragedă trebuie învățați să nu ia obiecte ale altor persoane., jucării și să nu dea oamenilor necunoscuți propriile lucruri.
În special, este necesar să fim atenți în cazul în care copilul a fost deja bolnav cu streptodermă. Acest agent patogen nu produce imunitate, nu există vaccin din acesta și, prin urmare, infecția repetată este foarte, foarte probabil. Prin urmare, este foarte important să fii sensibil la știrile de la grădiniță, școală. Dacă vorbiți despre carantină, fiți deosebit de vigilenți, inspectați-vă zilnic copilul. Dacă bebelușul dumneavoastră este bolnav, nu ezitați - asigurați-vă că informați conducerea instituției preșcolare sau de învățământ.
Respectați măsurile restrictive - nu purtați un copil bolnav în transportul public, puteți merge cu el, dar nu pe locul de joacă unde locuiesc alți copii, dar în depărtare, într-un parc sau într-o grădină publică, în care copilul nu va contacta colegii, atingeți diapozitive, caruseluri, bănci.
opinii
Un număr destul de mare de forumuri sunt dedicate discutării streptodermei copilariei - părinții împărtășesc experiențele și sfaturile lor. Multe mame cred că streptoderma trebuie tratată cât mai curând posibil, deoarece tratamentul pe termen lung cu formarea de eczeme și crăpături crește probabilitatea ca cicatricile urât și cicatricile să rămână pe pielea bebelușului.
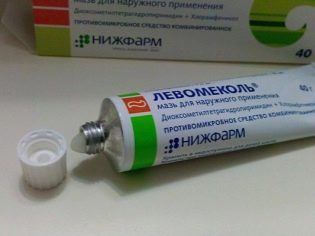
Cele mai pozitive recenzii sunt despre unguentele Fukorcine, Levomekol, tetraciclină, eritromicină și alte unguente cu antibiotice.