De ce cordocentesis în timpul sarcinii și ce arată?
Metodele de diagnostic invazive în timpul sarcinii provoacă multe întrebări și preocupări. Dar, uneori, fără ele, este imposibil să se obțină informații fiabile despre starea copilului, pe care o poartă femeia. Cordocentesisul aparține uneia dintre metodele de înaltă precizie. Vom discuta despre ce este vorba acest sondaj și ce arată acesta în acest articol.
Ce este
Diagnosticul prenatal invaziv este o încercare a unei persoane de a privi necunoscutul, de a atinge sacramentul. Anterior, a fost considerat imposibil și de neconceput, dar acum există metode care vă permit să învățați multe despre copil, chiar dacă a fost concepută doar cu câteva luni în urmă.
Metodele invazive de obținere a informațiilor despre starea de sănătate a miezurilor sunt asociate întotdeauna cu penetrarea în cavitatea uterină cu mult înainte de naștere.
Există diverse modalități de a afla dacă bebelușul este sănătoasă - cordocentesis, amniocenteză, biopsie corionică și altele. Acestea se desfășoară în momente diferite și diferă în materialul utilizat pentru analiza genetică.
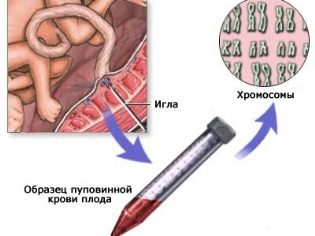
În cazul amniocentezei, se ia lichid amniotic (lichid amniotic), iar biopsia corionică este luată cu particulele membranelor fetale. Cordocentesisul este colecția de sânge din cordonul ombilical fetal.
Curiozitatea excesivă este întotdeauna pedepsită. Această lege se aplică și diagnosticului invaziv. Toate metodele ei nu poate fi considerat absolut sigur, probabilitatea complicațiilor este întotdeauna acolo, iar acesta este prețul plătit pentru încercarea de a depăși natura. Dar valoarea informațiilor primite este de neegalat. Nici o altă diagnosticare nu poate fi comparată cu una invazivă.
Dacă sănătatea bebelușului provoacă întrebări de la medicul care urmărește femeia gravidă, dacă testele de screening obișnuite arată un rezultat rău, riscul de a avea un copil cu anomalii cromozomiale mari este inalt, metodele invazive pot răspunde cu precizie la întrebarea principală - este copilul sănătos.
Procedura de cordocenteză din cea de-a 18-a săptămână de sarcină. Adesea se face simultan cu amniocenteza pentru a avea o cantitate mai mare de material care aparține direct copilului, pentru a studia în detaliu în laboratorul genetic.
Cui
Având în vedere că metodele invazive pot fi periculoase pentru viața copilului și pentru sănătatea mamei însărcinate, cordocentesisul nu este unul dintre studiile pe care o femeie le poate desfășura din proprie voință liberă și liberă.
Pentru o procedură consumatoare de timp și nesigur. sunt necesare indicații medicale stricte. Cel mai adesea, femeile însărcinate sunt trimise la cordocentesis, în timpul screening-ului primului și (sau) al doilea trimestru, s-au detectat markeri de anomalii cromozomiale.
Testele de sânge biochimice, precum și scanarea cu ultrasunete a fătului în primul și al doilea trimestru de sarcină pot determina anomalii inerente uneia sau altor patologii brute. În acest caz, femeia are o concluzie că are riscuri mari de a avea un copil cu sindrom Turner sau sindrom Down, cu boala Edwards, cu dezvoltare anormală a creierului, măduva spinării.
Multe dintre aceste boli și anomalii conduc la moartea unui copil, fie în uter, fie după naștere.Cu unele patologii, de exemplu, cu sindromul Down, puteți trăi destul de mult.
Viitoarea mamă și rudele acesteia au tot dreptul să știe dacă bebelușul este sănătoasă, precum și dreptul de a decide singuri dacă să părăsească un astfel de copil sau să aibă un avort din motive medicale. Alegerea este dificilă, dureroasă, dar mult mai greu - necunoscutul până la naștere. Prin urmare, o femeie este oferită cordocenteză.
Chiar dacă screeningul planificat nu a evidențiat semne de avertizare, dar femeia are deja un copil cu o boală genetică în familie sau o istorie a nașterii, în timpul căreia copilul sa născut cu anomalii de dezvoltare totale, va fi, de asemenea, rugată să meargă pentru cardiocenteză.
Femeile care suferă de afecțiuni cromozomiale, precum și în cazul unor astfel de patologii ale rudelor soțului, se referă, de asemenea, la procedură.
Cordocentesisul este, în unele cazuri, prescris femeilor însărcinate care au suferit anterior de avort spontan, au dat naștere copiilor morți care au avut 2 sau mai multe avorturi la rând, cu suspiciune de hemofilie a fătului, infecție intrauterină, conflict sever de Rhesus.
Uneori este necesară o procedură similară tehnicii de execuție pentru a face o transfuzie de sânge unui copil care nu sa născut încă în acest fel, precum și pentru a introduce un medicament care să salveze viața în fluxul sanguin.
Nevoia de cordocenteză este considerată de mai mulți experți. obstetrician-ginecologi și un genetician medical sunt incluse în comisie. În cazul în care, după examinarea tuturor circumstanțelor din istoricul medical, aceștia iau o decizie pozitivă, instituțiile speciale de îngrijire a sănătății, în special centre medicale și genetice autorizate pentru diagnostic invaziv, vor lua materialul și îl vor analiza.
Cum este procedura?
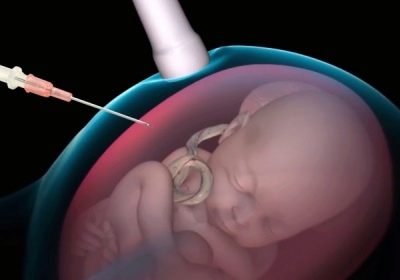
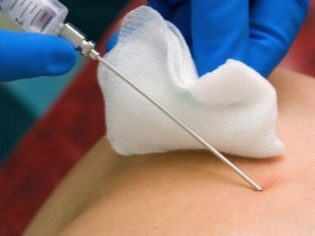
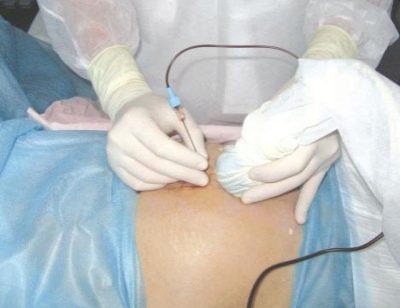
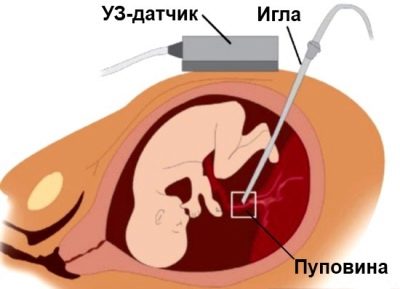
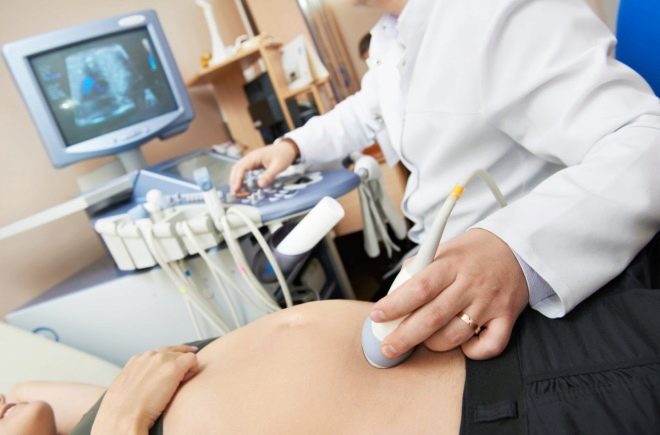
În condiții sterile sterile, o femeie este străpunsă prin peretele abdominal în fața locului unde cordonul ombilical se sprijină pe placentă. O astfel de puncție vă permite să faceți colectarea sângelui din cordonul ombilical.
Sunt de obicei suficiente 1-2 ml. În unele cazuri, volumul de sânge din cordonul ombilical luat este crescut la 5 ml. Anestezia, care este atât de frică de femeile gravide, nu este necesară. Suficientă anestezie locală.
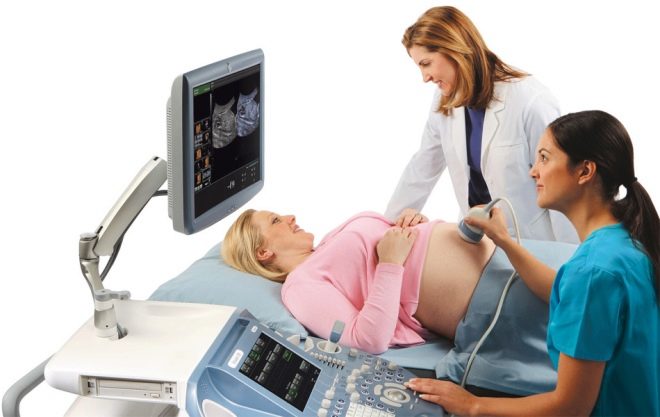
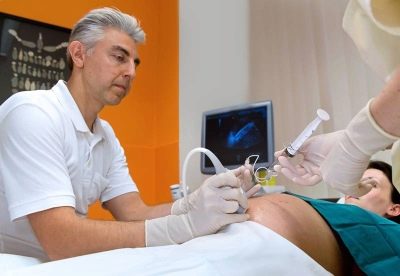
Pentru a înțelege mai bine cum se simte miezul, întreaga procedură este însoțită de o observare continuă a acestuia prin intermediul senzorului de scanare cu ultrasunete. Întregul proces de puncție este monitorizat, observarea continuă o perioadă de timp după terminarea cordocentezei.
Dacă cordocentesa se efectuează pe termen lung, după 29 de săptămâni, cardiotocografia suplimentară (CTG) se efectuează sincron cu ultrasunetele. Acest lucru vă permite să obțineți o imagine mai detaliată a ceea ce se întâmplă în interiorul uterului.
Se introduce un ac de puncție lungă pentru a ocoli placenta, dacă nu se indică altfel, în zona cordonului ombilical și a placentei. Pentru manipulări se utilizează dispozitive speciale în care adaptorul de puncție este conectat cu un senzor de ultrasunete, acul este localizat în mâna unui medic, iar senzorul în celălalt.
Uneori cordocenteza se efectuează printr-o metodă cu două ac, în timp ce se ia și lichid amniotic. Secvența acțiunilor implică prelevarea primară a lichidului amniotic și apoi atașarea celui de-al doilea ac pentru a se deplasa la vasele ombilicale și pentru a lua sângele din cordonul ombilical pentru analiză. Prin metoda cu un singur ac, există un ac pentru a lua apă și sânge din cordonul ombilical.
Despre o zi sau mai mult, dacă circumstanțele o cer femeia va fi sub supravegherea medicilor, respectând restul patului. După aceasta, poate pleca acasă și așteaptă rezultatele laboratorului genetic. Și aici cea mai importantă întrebare este cât timp va dura.
Cordocentesisul este una dintre cele mai rapide metode de diagnostic invaziv, deoarece nu are nevoie să crească nimic de la un eșantion într-un incubator, deoarece sângele este materialul finit. Studiul nu durează mai mult de o săptămână și jumătate.
Pregătirea procedurii
Pregătirea pentru cordocenteză în avans nu este necesară.De la mama viitoare nu este necesară nici dieta, nici alte măsuri preliminare, cu excepția livrării testelor obligatorii pentru acest caz. Acestea sunt evacuate imediat după luarea deciziei privind cordocenteza, o femeie trebuie să le predea înainte de ziua manipulării planificate.
De obicei, se recomandă efectuarea unui set "standard" de teste de laborator - teste de urină și sânge, sânge pentru starea RW și HIV, hepatită B și C și secreții vaginale pentru determinarea microflorei.
După spitalizare, se efectuează mai întâi un ultrasunete expert, care are sarcina stabili localizarea copilului, placenta, cordonul ombilical.
Dacă "scaunul pentru copii" este situat pe peretele din spate, cordocentesa va fi mai lungă și mai dificilă, ceea ce va necesita o anumită experiență de la medic pentru a nu răni copilul cu un ac. Prin urmare, tactica și strategia sunt determinate în prealabil de medic în baza unei ultrasunete detaliate.
Capacități de diagnosticare
Posibilitățile de cordocenteză sunt largi. Procedura permite determinarea cu mare precizie Are copilul una dintre următoarele patologii:
- Anomaliile cromozomiale asociate cu încălcarea numărului de cromozomi într-o anumită pereche. Un număr necorespunzător de cromozomi din 21 de perechi conduce la sindromul Down, în 18 perechi - la sindromul Edwards, în 13 perechi - la sindromul Patau etc. Karyotyping vă permite să detectați un cariotip mixt al fătului, un set dublu sau triplu de cromozomi.
- Boli ereditare care nu sunt asociate cu perturbări cromozomiale. Despre mii de astfel de boli sunt cunoscute în medicină și aproximativ 950 pot fi detectate din această cantitate utilizând chiar și cele mai exacte metode. Acestea sunt fibroza chistică cea mai comună, distrofia Duchenne, granulomatoza cronică, "boala regală" - hemofilie etc.
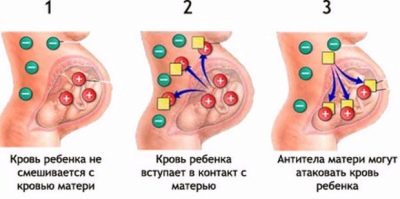
- Concentrația severă de Rhesus, în timpul căreia copilul ar putea dezvolta o boală hemolitică în GBP. Dacă factorii Rh (mai puțin adesea tipul de sânge) al mamei și al copilului sunt diferiți și mama este Rh negativă, atunci începutul conflictului imun în care anticorpii din sângele mamei încearcă literalmente să distrugă celulele roșii din făt, se spune inițial testarea sângelui pentru titrul de anticorpi.
- Este imposibil să se confirme PFS chiar și pe ecografie, deși un diagnosticist experimentat poate vedea unele semne de conflict. Pentru a da un răspuns exact, cât de severă este starea copilului, poate doar cordocentesis.
- Sângele din cordonul ombilical va determina grupul și factorul Rh al copilului, va afla ce nivel de bilirubină, dacă copilul are boală hemolitică și în ce formă se produce.
Infecții intrauterine
Dacă rezultatul analizei confirmă faptul că copilul are o anumită patologie, atunci acest lucru este considerat destul de fiabil, dar dacă rezultatul cordocentesisului respinge suspiciunile, atunci nu există nici o garanție că bebelușul este 100% sănătos, din păcate, nu toate patologiile genetice cunoscute medicamentelor .
Cu toate acestea, 100% garanții de sănătate nu sunt furnizate de diagnosticare., și chiar după livrare, problema stării de sănătate a prăjilor poate rămâne deschisă.
Când este diagnosticul contraindicat?
Ca orice altă procedură de diagnosticare, cordocentesa are anumite contraindicații, în prezența cărora diagnosticul nu va fi efectuat de o femeie:
- Examinarea este amânată temporar din cauza oricăror boli infecțioase la mama în așteptare, cu o creștere a temperaturii ei corporale, cu exacerbarea bolilor cronice și nu contează ce organe sau sisteme sunt afectate.
- Procedura nu poate fi efectuată atunci când o femeie are dermatologice, infecțioase sau alte leziuni ale pielii pe abdomen, în special în locul în care se presupune că se efectuează puncția. În primul rând, femeia va trebui să se supună unui tratament și să scape de afecțiunile cutanate.
- Cordocentesis nu se poate face dacă o femeie este diagnosticată cu o amenințare de avort spontan.Aceasta nu este doar o scurgere sangeroasa sau sangvina din vagin, ci si semne pe care numai medicii o vad - pe ultrasunete aceasta este o ingrosare si ingrosare a peretelui uterin, o desprindere partiala a placentei, la o examinare "manuala" - netezirea si scurtarea cervixului.
- Dacă o femeie are probleme cu colul uterin, este scurtă sau lungă, faringele interne sau externe sunt ușor deschise, femeia nu este doar amenințată de avort spontan, ci și de insuficiență cervicală, cordocentesa este contraindicată.
- Este imposibil să se efectueze un diagnostic invaziv cu placenta previa, care este complet.
- Tumorile, chisturile, fibromul uterin sunt, de asemenea, contraindicații complete la puncția cordonului ombilical.
Posibile complicații
Există probabilitatea complicațiilor în timpul cordocentezei. O femeie a avertizat despre ele în avans. Și numai după ce știe despre toate consecințele teoretice posibile, va fi oferită să semneze un consimțământ informat cu privire la procedură sau respingerea acesteia.
Există o opinie populară în rândul oamenilor că diagnosticarea invazivă este foarte periculoasă pentru un copil, iar astfel de manipulări aproape printr-un singur scop în avortul spontan și moartea unui copil.
de fapt distrugerea procedurilor de diagnostic invazive este mult exagerată. Într-adevăr, riscul ca membranele fetale să fie infectate ca urmare a puncției este același cu riscul de avort spontan ulterior, dar conform statisticilor oficiale medicale este de aproximativ 5%.
În realitate, avortul spontan se produce în aproximativ 1,5% -2% din cazuri. Restul femeilor reușesc să ofere asistență medicală în timp util și adecvată și se termină cu sarcină.
Printre alte posibile complicații ale cordocentezei sunt:
- Sângerări post-traumatice cauzate de expunerea la cordonul ombilical în timpul puncției. Dacă s-au folosit adaptoare de puncție cu ace cu diametru mare, această probabilitate crește. Dacă sângerarea nu durează mai mult de câteva minute după terminarea manipulării, acest lucru este considerat normal. Sângerarea mai lungă necesită o îngrijire urgentă și calificată.
- Formarea hematoamelor la locul de puncție. Acest lucru poate determina o scanare cu ultrasunete, care va fi efectuată puțin mai târziu. Nu vă fie teamă, deoarece hematoamele mici nu interferează cu dezvoltarea și creșterea copilului, funcțiile placentei nu sunt afectate.
- Sângele copilului în timpul cordocentezei și în primele minute după ce poate intra în sângele matern. Acest lucru poate provoca un conflict imun la mama.
- Deteriorarea bunăstării copilului. Această complicație are caracteristicile fiziologice ale tuturor vaselor, inclusiv cordonul ombilical, la spasm în timpul rănirii.
Atunci când vasele din cordonul ombilical sunt perforate, se dezvoltă un spasm al întregului flux sanguin, drept rezultat, copilul poate începe să experimenteze o lipsă acută de oxigen.
La ultrasunete sau CTG, aceasta se exprimă prin bradicardie - inima bebelușului începe să bată mai încet. Cel mai adesea, corpul copilului poate compensa această lipsă de oxigen.
Dacă, înainte de viitoarea cordocentesis, mama viitoare a fost diagnosticată cu insuficiență placentară, hipoxie fetală, astfel de spasme fiziologice pot provoca perturbări grave.
Riscul unui rezultat negativ crește dacă femeia a ascuns orice boală cronică de la medic, dacă un studiu preliminar privind ultrasunetele a fost efectuat prost și dacă calificările medicului care efectuează cordoenteză sunt slabe.
Mai puțină gestație la momentul puncției, cu atât mai mare este probabilitatea unor grave consecințe tragice - moartea copilului.
Consecințele pot fi severe dacă în timpul cordocentezei apare o amestecare a sângelui mamei și fătului, diferită în cazul accesoriilor Rhesus în timpul unui conflict deja existent. Imunitatea maternă va răspunde imediat la acest lucru prin eliberarea unei cantități uriașe de anticorpi, iar copilul poate muri in utero sau se poate naște cu leziuni toxice severe ale ficatului și creierului.
Rar, dar se întâmplă ca un ac de puncție lungă să rănească mecanic fătul, provoacă ruperea lichidului amniotic. Cordocentesisul este mai periculos pentru copil decât pentru mama sa și prin urmare o femeie are întotdeauna timp să cântărească toate riscurile și sunt de acord sau de dezacord cu privire la o procedură invazivă.
Probabilitatea de eroare
Posibilitatea de eroare în cordocenteză este mică, dar este prezentă și este asociată în primul rând cu factorul uman. Dacă, din anumite motive, medicul face greșeli tehnice în timpul puncției, atunci analiza poate să nu includă sânge fetal pur, ci un amestec de sânge și sânge matern, iar rezultatele nu vor fi fiabile. Dacă gardul este executat corect și corect, atunci acuratețea diagnosticului este de aproximativ 99%.
Testul eronat este în mare parte fals negativ (fătul are o boală, dar analiza nu a confirmat-o), poate fi cauzată de utilizarea de către tehnicienii de laborator a reactivilor de slabă calitate sau a expirat. Acest procentaj de erori nu depășește 0,02%.
alternativă
Diagnosticul ADN prenatal al patologiei cromozomiale este o alternativă ideală la metodele invazive. Analiza este sigură pentru făt și gravidă, se face din a 9-a săptămână de sarcină.
doar donându-ți sângele venos, puteți afla riscul de a dezvolta sindromul Down și alte anomalii cromozomiale la făt, precum și sexul copilului vostru nenăscut.
Analiza se bazează pe faptul că 5-10% din ADN-ul fetal circulă în sângele mamei și acest test extrage ADN fetal din sângele unei femei însărcinate, care este analizată utilizând cea mai recentă tehnologie. Această analiză este plătită și, de regulă, costă mai mult de 30 000 r.
opinii
Cei care se hotărăsc doar dacă sunt sau nu de acord cu trecerea cordocentezei ar trebui să fie mai atenți la feedback-ul pe care l-au lăsat femeile însărcinate pe diferite forumuri de doamne și părinți.
Foarte des, puteți întâlni recenzii că procedura a fost irosită - analiza a eșuat, deoarece cercetătorii nu au reușit să "crească unele celule" în laborator. Evident, mamele care au scris astfel de recenzii au confundat amniocenteza și cordocenteza, adică nu au înțeles cu adevărat ce și cum au fost luate pentru analiză.
În timpul amniocentezei, celulele epiteliale ale copilului care sunt prezente în lichidul amniotic au fost într-adevăr cultivate în laborator de foarte mult timp și nu există garanții că numărul de celule din apele luate pentru analiză va fi suficient, că vor crește în medii nutritive. Când cordocentesis, nimic nu este cultivat nicăieri. Sângele este pur și simplu trimis pentru analiză genetică.
Prin urmare, pentru a obține rezultatul "analiza a eșuat" cu această metodă nu pare a fi o posibilitate. Având în vedere această confuzie, va fi mai ușor să dăm seama care recenzii oferă o imagine mai precisă a procedurii.
În general, femeile gravide susțin acest lucru totul merge bine. Momentul cel mai jenant așteaptă o puncție, este dificil din punct de vedere psihologic pentru mamele cele mai aștepte. Studiul durează, potrivit femeilor, nu pentru mult timp - de la 10 la 20 de minute. După o zi este destul de posibil să pleci acasă.
Rezultatele analizei, conform recenziilor, sunt diferite - atât negative, cât și, din păcate, pozitive, când boala este într-adevăr confirmată. Există mai puține femei care apoi decid să părăsească copilul decât aceia care decid să utilizeze dreptul legal de încetare a sarcinii din motive medicale. Aceasta este o decizie dificilă și dificilă, de a judeca pe cineva pentru această alegere sau o sarcină ingrată.
Principalul lucru este că analiza, în funcție de femeile în sine, face posibilă aducerea clarității, deoarece alte metode sunt afectate doar de presupunerile din care sufereau atât sistemele nervoase ale mamei cât și ale fătului.
Vedeți cum apare cordocentesisul în următorul videoclip.