Cum este operația cezariană: etapele operației
Operația cezariană este o mântuire reală atunci când livrarea independentă este fie imposibilă, fie periculoasă pentru femeie și pentru copilul ei. Această operație permite copilului să nu apară prin căile fiziologice naturale, ci prin două incizii. Laparotomie - deschiderea peretelui abdominal și distecția hysterotomy a peretelui uterin. Aceste două găuri artificiale și să devină o ieșire pentru copil și placentă.
În acest articol, vom vorbi despre modul în care se efectuează livrarea chirurgicală în etape, ceea ce fac medicii înainte de operație, în timpul livrării operaționale și după aceasta. Aceste informații vor ajuta femeile să fie mai bine informate în procesul de pregătire pentru o operațiune planificată.
Termenii de spitalizare și pregătire
În practica obstetrică modernă, secțiunea cezariană ca metodă de naștere apare la aproximativ 15% din toate nașterile, iar în unele regiuni numărul nașterilor operatorii atinge 20%. Pentru comparație, în 1984, proporția livrărilor chirurgicale nu era mai mare de 3,3%. Experții sunt înclinați să asocieze o astfel de creștere a popularității operației, cu o scădere generală a natalității, cu o creștere a numărului de femei care se gândesc la primul lor copil numai după 35 de ani și a prevalenței FIV.
Aproximativ 85-90% din toate secțiunile pieptului sunt alocate cotei de operațiuni planificate. Operațiile de urgență se desfășoară destul de rar, numai din motive de sănătate.
Dacă o femeie are o operație cezariană, decizia privind momentul operației poate fi luată atât în stadiile incipiente, cât și la sfârșitul perioadei de gestație. Acest lucru se datorează motivelor pentru care livrarea independentă este imposibilă. În cazul în care citirile sunt absolut, adică nu pot fi îndepărtate (pelvis îngust, mai mult de două cicatrici pe uter etc.), atunci întrebarea despre alternative nu este ridicată de la bun început. Este clar că nu poate exista altă modalitate de livrare.
În alte cazuri, atunci când motivele pentru operație sunt detectate mai târziu (făt mare, prezentare patologică a fătului etc.), decizia de a efectua livrarea operativă se ia numai după 35 de săptămâni de gestație. În acest moment, mărimea fătului și greutatea estimată devin limpezi, unele detalii despre localizarea acestuia în interiorul uterului.
Mulți au auzit că copiii care s-au născut la 36-37 pe săptămână sunt deja destul de viabili. Acest lucru este posibil, dar există riscul unei maturizări lente a țesutului pulmonar la un anumit copil și acest lucru poate provoca dezvoltarea insuficienței respiratorii după naștere. Prin urmare, pentru a evita riscurile inutile, Ministerul Sănătății recomandă efectuarea unei operațiuni planificate în perioada de după săptămâna a 39-a de sarcină. În acest timp, țesutul pulmonar se maturizează complet în aproape toți copiii.
În plus, livrarea este considerată mai favorabilă, cât mai aproape posibil de data nașterii - pentru corpul femeii, stresul va fi redus, iar lactația va începe, deși cu o mică întârziere în comparație cu nașterea fiziologică, dar totuși aproape la timp.
Dacă nu există indicații pentru o operație anterioară, trimiterea la spitalul de maternitate la clinica antenatală se face la 38 de săptămâni. În câteva zile, o femeie trebuie să meargă la spital și să înceapă pregătirile pentru viitoarea operație chirurgicală.Pregătirea este o etapă importantă, care depinde în mare măsură de cât de succes și fără intervenție chirurgicală va trece operația și perioada postoperatorie.
În ziua spitalizării, femeia ia testele necesare. Acestea includ un număr întreg de sânge, o analiză pentru a determina și confirma un grup sanguin și factorul Rh, un test de sânge biochimic și, în unele cazuri, o coagulogramă pentru a determina rata de coagulare a sângelui și alți factori de hemostază. Faceți o analiză generală a urinei, efectuați frotiu de laborator din vagin.
În timp ce tehnicienii de laborator efectuează aceste teste, medicul curant colectează o istorie obstetrică completă și detaliată a pacientului - numărul de nașteri, avorturi, avorturi, istoricul avortului pierdut și alte intervenții chirurgicale asupra organelor de reproducere.
De asemenea, examinați starea copilului. Efectuați ultrasunete pentru a determina localizarea acesteia în uter, dimensiunea principală fiind diametrul capului, calculați greutatea estimată a copilului, determinați localizarea placentei față de peretele frontal al uterului, pe care se planifică incizia. Realizați CTG pentru a determina frecvența cardiacă a copilului, activitatea motorului și starea generală.
Aproape o zi o femeie se întâlnește cu un anestezist. Doctorul dezvăluie prezența indicațiilor și contraindicațiilor pentru anumite tipuri de anestezie, împreună cu femeia planifică anestezia ei, fără a uita să spună cum va acționa, cât timp și care sunt efectele sale secundare. După ce pacientul semnează un consimțământ informat pentru o anestezie epidurală, spinală sau generală, îi este prescris un mijloc de sedare.
Din seara zilei anterioare este interzis să mănânci. Este interzis să mănânci și să bei în dimineața operației. O femeie are o clismă pentru a curăța intestinul, a bărbierit pubi și a se îmbrăca într-o cămașă sterilă.
Se recomandă bandajul picioarelor cu un bandaj elastic sau purtarea ciorapilor de compresie pentru a elimina complicația neplăcută, dar destul de probabilă a operației - dezvoltarea unui tromboembolism.
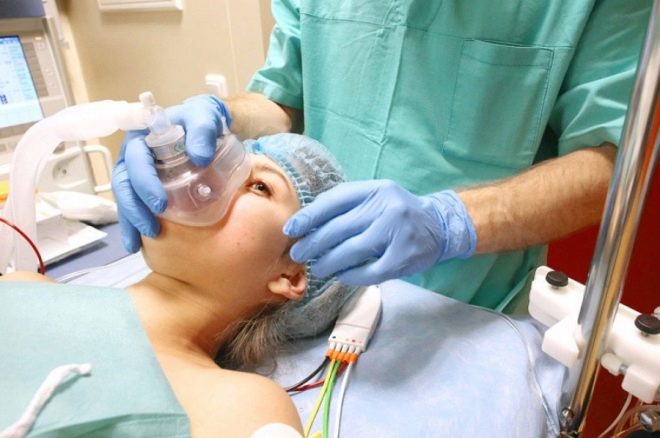
După activitățile pregătitoare, femeia este luată în camera de operație. Acolo, totul este pregătit pentru operația atribuită. Este deja așteptat de către echipa chirurgicală și anestezistul, care, de fapt, începe prima etapă a operației - anestezia.
anestezie
Anestezia este necesară deoarece operația este abdominală și durează între 25 și 45 de minute și uneori mai lungă. Prima etapă este ameliorarea adecvată a durerii. Depinde de el cât de confortabil va simți pacientul și cât de ușor va fi pentru chirurg să lucreze.
Dacă sa stabilit că va fi utilizată anestezia epidurală, operația însăși va începe oarecum mai târziu, deoarece aproximativ 15-20 de minute trec de la momentul anesteziei la realizarea efectului corespunzător. O femeie este așezată pe o parte cu picioarele în poziție fetală sau se așează pe masa de operație, cu capul și umerii îndoiți, cu spatele rotunjit.
Coloana lombară este tratată cu un antiseptic, anestezistul efectuează puncție lombară - se face o puncție între vertebre cu un ac special subțire, se introduce un cateter și se injectează o doză de test de anestezic în spațiul epidural al coloanei vertebrale. După trei minute, dacă nu se întâmplă nimic, luați o doză de bază de anestezie. După 15 minute, femeia începe să simtă amorțeală și furnicături în corpul inferior, nu mai simt picioarele, abdomenul inferior.
Anestezistul monitorizează constant presiunea, bătaia inimii și starea pacientului, comunică cu ea. El efectuează un test senzorial și de sensibilitate la motor și apoi dă o echipă echipei chirurgicale că pacientul este pregătit pentru operație. În fața femeii care lucrează în muncă, este stabilit un ecran (este complet inutil să se contemple ceea ce se întâmplă cu femeia), iar medicii se îndreaptă direct către operație. Femeia este conștientă, dar nu simte durere, deoarece medicamentele din spațiul epidural blochează transmiterea impulsurilor nervoase de la terminațiile nervoase către creier.
Anestezia generală necesită mai puțin timp. Femeia este plasată pe masa de operație, brațele sunt fixate, un cateter este introdus în venă și anestezicele sunt injectate prin ea. Când pacientul adoarme, iar acest lucru se întâmplă în câteva secunde, anestezistul introduce un tub de intubație în trahee și conectează pacientul la ventilator. În timpul operației, medicul poate adăuga sau reduce dozele de medicamente. Doctorii pot începe o operație în care o femeie care lucrează este adormită rapid și nu simte nimic.
Cursul nașterii operaționale în etape
Trebuie remarcat faptul că există multe metode de operare. Chirurgul specific selectează în funcție de situație, circumstanțe, istoric, indicații și preferințe personale. Există tehnici în care fiecare strat este tăiat și suturat, apoi există metode în care disecția țesuturilor este redusă la minimum, iar țesutul muscular este îndepărtat manual în lateral. Incizia poate fi atât verticală, cât și orizontală.
O incizie orizontala scazuta in segmentul uterin inferior este considerata a fi cea mai buna optiune, deoarece astfel de cusaturi se vindeca mai bine, fac posibila inducerea sarcinilor ulterioare fara probleme si chiar nasterea unui al doilea copil intr-un mod natural daca femeia o doreste si nu exista contraindicatii medicale.
Oricare ar fi metoda de livrare aleasă de medic, operația va include pașii principali, pe care îi vom discuta în detaliu.
laparotomie
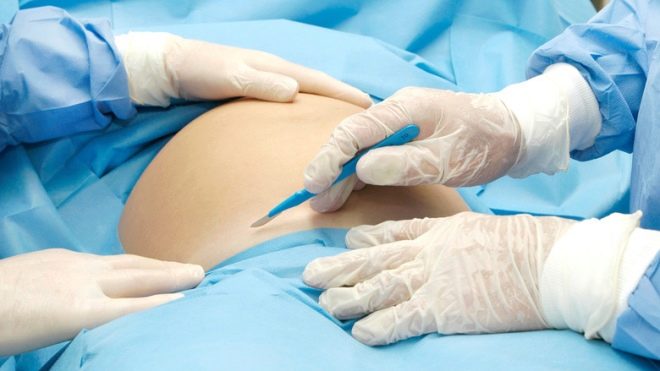
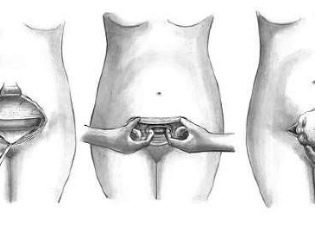
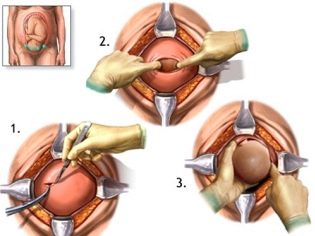
Abdomenul este tratat cu un antiseptic, izolat din alte părți ale corpului cu țesut steril și se trece la disecția peretelui abdominal anterior. Cu o disecție verticală, se efectuează o laparotomie mediană inferioară - o incizie se face la patru centimetri sub ombilic și se aduce la un punct de patru centimetri deasupra articulației pubice. Cu o secțiune transversală orizontală, care se numește laparotomie Pfannenstiel, se face o incizie arcuită de-a lungul pliului de piele deasupra pubisului, cu o lungime de 12 până la 15 cm, dacă este necesar, mai lungă.
Poate fi efectuată și o laparotomie Joel-Cohen, în care incizia se desfășoară orizontal sub ombilic, dar deasupra pliului circumvial. O astfel de tăiere, dacă este necesar, poate fi extinsă cu foarfece speciale.
Mușchii sunt împinși ușor, iar vezica urinară este îndepărtată pentru o vreme, pentru a nu le răni accidental. Doctorul este separat de copil doar de peretele uterului.
Disecția uterină
Organul reproductiv poate fi, de asemenea, disecat în moduri diferite. Dacă chirurgul este un mare fan al tehnicii tradiționale, el poate face o tăietură prin corpul uterului orizontal, vertical pe linia mediană, utilizând metoda Sanger sau o incizie lunară Fritch care trece prin întregul uter - de la un capăt la altul.
Cel mai benign și recomandat este în primul rând incizia în segmentul inferior al organului feminin de reproducere. Acesta poate fi transversal în funcție de Rusakov, semi-lunar sau vertical, de-a lungul orașului Selheim.
Medicul deschide vezica fetală cu o mână sau un instrument chirurgical. Dacă nașterea este prematură, este considerată cea mai bună opțiune de a nu deschide membranele, în care copilul va fi mai confortabil să se nască, adaptarea va fi mai ușoară.
Extracția fetală
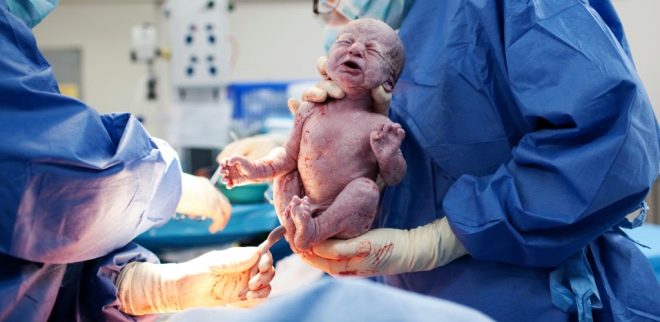
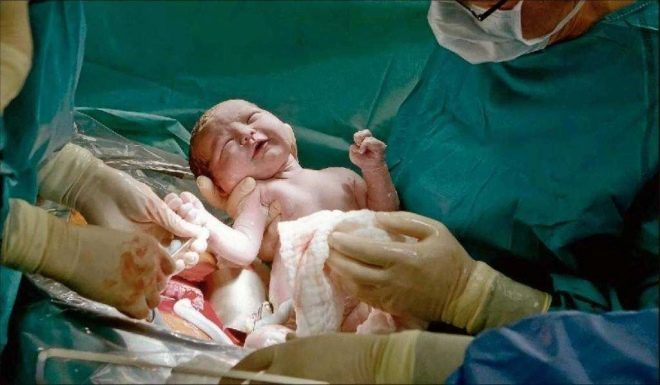
Cel mai important moment vine. Atunci când un copil se naște fiziologic sau în timpul unor proceduri chirurgicale, medicii sunt la fel de îngrijorați, deoarece probabilitatea de rănire a fătului la CS, deși nesemnificativă, încă mai există. Pentru a reduce astfel de riscuri, chirurgul introduce patru degete ale mâinii drepte în uter. Dacă copilul este capul în jos, palma medicului se duce în spatele capului. Pătrundeți cu grijă capul în incizia din uter și scoateți în schimb cârligul. În cazul în care copilul se află în prezentare pelviană, acesta este îndepărtat prin picior sau prin inghinale.Dacă mirosul se întinde, ia-l pentru un picior.
Cablul cordonului este tăiat. Copilul este administrat unui medic pediatru, neonatolog sau asistenta medicală în secția de pediatrie pentru cântărire, instalarea unui bolț pe cordonul ombilical și alte proceduri. Dacă o femeie nu doarme, atunci i se arată copil, se numește sex, greutate, înălțime, îl pot atașa la sân imediat după naștere. În timpul nașterilor chirurgicale sub anestezie generală, întâlnirea dintre mamă și copil este transferată mai târziu, când femeia se recuperează și se recuperează din anestezie.
Extracția placentei
Placenta este detașată manual. Dacă a crescut, poate fi necesar să se acorde o parte din endometru și miometru. Cu o creștere totală, uterul este complet eliminat. De asemenea, chirurgul efectuează o revizuire a uterului, verifică faptul că nimic nu este lăsat în el, verifică permeabilitatea cervicală cervicală, dacă este impracticabilă, se extinde manual. Acest lucru este necesar pentru ca lochia (excreția postpartum) în perioada postpartum să poată părăsi liber cavitatea uterină fără a provoca stagnare și inflamație.
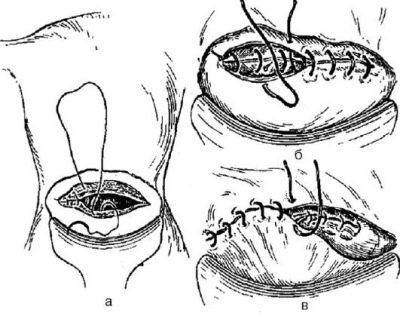
Suturarea uterului
Pe marginile tăiate ale uterului se impune sutură cu un singur rând sau cu două rânduri. Preferat este un rând cu două rânduri. Este mai durabil, deși durează mai mult timp pentru ao aplica. Fiecare chirurg are tehnica sa de suturare.
Principalul lucru este ca marginile ranii sa fie asamblate cat mai precis posibil. Apoi, o cicatrice pe uter va forma un omor, omogen, bogat, care nu rănește să suporte următoarea sarcină.
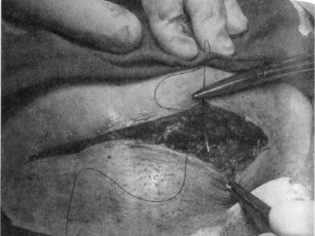
Închiderea peretelui abdominal
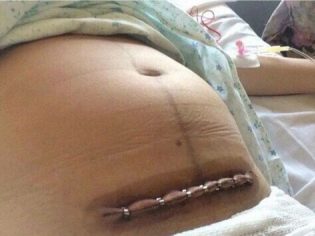
Aponeuroza este de obicei suturată cu fire individuale de mătase sau vicuril sau o sutură continuă. Pe piele impuneți capse sau cusături separate. Uneori, pielea este suturată cu o sutură cosmetică continuă, care este foarte curată.
Perioada postoperatorie precoce
O femeie este transferată la unitatea de terapie intensivă, unde este observată timp de 5-6 ore. Totul este important - cum apare anestezia, cum revine sensibilitatea, cum contractează uterul. Durerea după revenirea sensibilității timp de 2-3 zile este blocată de analgezice. Măsurați presiunea și temperatura, introduceți medicamentele de reducere.
În absența complicațiilor, după 6 ore, femeia este transferată în secția generală, unde poate începe să se așeze în curând, să se ridice. Ea aduce un copil.
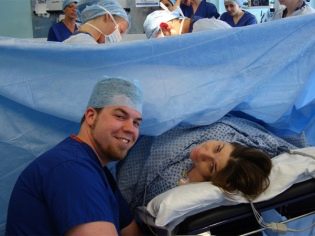
Cu partenerul
Operația cezariană este o modalitate excelentă de a face o naștere comună fără riscul unui șoc neplăcut al unui bărbat așa cum se vede. În sala de operații sotul nu poate fi un observator pasiv, ci un participant activ. Sarcina lui va fi să-i ajute pe anestezist - să vorbească cu soția lui, să-și țină mâna, sprijinul. Dacă operația este efectuată sub anestezie generală, nu există nici un sens în munca comună, deoarece femeia care muncește dormează bine. Dar, la cererea soților și astfel de parteneriate, nașterea este foarte posibilă.
Pentru ca un bărbat să fie admis în sala de operații, trebuie să se supună unui examen medical, să furnizeze spitalului de maternitate certificate de absență a bolilor infecțioase, afecțiuni venerice, date recente de examinare fluorografică care descriu concluzia terapeutului și a dermatologului.
Trebuie remarcat faptul că nu toate casele de maternitate merg în prezența unui străin în camera de operație. Apoi, forța de muncă comună arată astfel: medicii operează pe pacient, iar soțul este în camera următoare și urmărește evenimentele printr-o fereastră mică de sticlă. Copilul după naștere este adus la el și dat afară. Astfel, soțul devine primul care ia miezul în brațe și le apasă la piept.
Întrebarea cu privire la posibilitatea unei porți prin cezariană ar trebui discutată în prealabil cu personalul medical al spitalului de maternitate ales.
Veți afla mai multe despre caracteristicile secțiunii cezariene, privind transferul Dr. Komarovsky.