Ce este placenta, când se formează și ce funcții are ea?
În timpul sarcinii, în corpul feminin apar structuri anatomice unice și chiar organe noi. Una dintre ele este placenta. Fără ea, este imposibil să ne imaginăm dezvoltarea copilului în uter. Acest articol va vorbi despre ce este o placentă, despre modul în care se formează și despre ce funcții are.
trăsătură
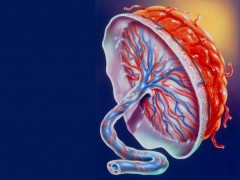
Placenta este un organ embrionar special. Este caracteristică nu numai pentru oameni, ci și pentru alte mamifere. Aspectul placentei în corpul feminin este imposibil de imaginat fără corion.
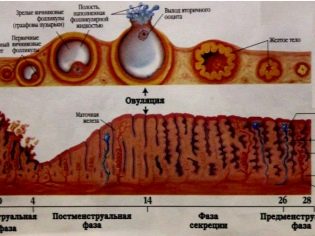
Formarea acestuia începe să apară după ce ovulul fertilizat este implantat într-un anumit perete al uterului. Ulterior, în jurul său apare o formă specifică, care poate fi numită corion. Ulterior, membranele sale încep să se transforme și sunt transformate în țesut placentar.
Oamenii de știință au descoperit că, pentru prima dată, corionul apare în corpul unei femei însărcinate în decurs de 7-12 zile după fertilizare. Transformarea în placentă durează ceva timp. În medie, este vorba de câteva săptămâni. Pentru prima dată, țesutul placentar apare numai la începutul celui de-al doilea trimestru de sarcină.
Numele placentei nu a fost dobândit prin întâmplare. Acest organ specific, care se formează numai în timpul sarcinii, a fost cunoscut medicilor încă din antichitate. Sunt de acord că nu este greu să observați acest lucru. În timpul nașterii, după nașterea copilului, se naște placenta. Această caracteristică a contribuit la faptul că placenta a fost numită mult timp după naștere. Trebuie remarcat faptul că acest nume a supraviețuit până în prezent.
În limba latină, termenul "placentă" este tradus ca "tort". Acest nume aproape complet caracterizează aspectul placentei. Chiar arata ca un tort. Adesea, medicii numesc placenta, de asemenea, un "loc pentru copii". Un astfel de termen este destul de des folosit chiar și în literatura medicală.
structură
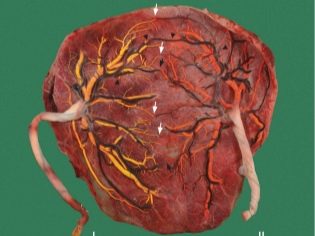
Placenta gravidă are o structură eterogenă. De fapt, este un organism unic care trebuie să realizeze o mare varietate de funcții diferite. Orice încălcare a structurii placentei poate fi foarte periculoasă datorită dezvoltării patologiilor. Prezența defectelor în structura țesutului placentar cauzează o încălcare a evoluției normale a fătului.
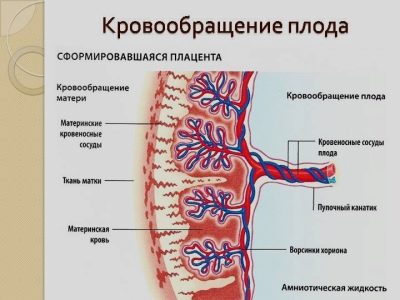
Pentru atașarea fiabilă la pereții uterului, placenta are proiecții speciale, vilii. Prin ele, și există o fixare sigură a țesutului placentar în peretele uterului. Această caracteristică determină, de asemenea, interacțiunea dintre embrionul mic, placenta și endometrul.
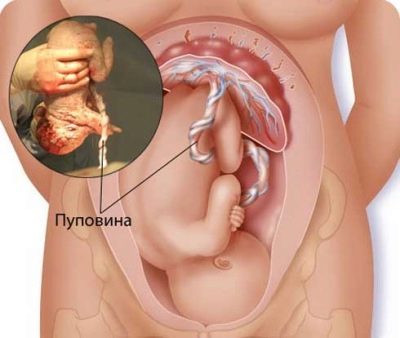
Cablul ombilical este situat între placentă și făt - este un organ special care, de fapt, leagă copilul cu mama sa la nivel biologic. O astfel de relație unică va persista până la nașterea. Numai după nașterea copilului, cordonul ombilical este tăiat, ceea ce înseamnă nașterea unei persoane noi.
În cordonul ombilical sunt importante vasele de sânge - arterele și venele. În afara ei sunt înconjurate de o substanță specială - "Varton jele". Are o textură interesantă care seamănă cu jeleu.Scopul principal al acestei substanțe este protecția fiabilă a vaselor sanguine din cordonul ombilical de expunerea la diferiți factori de mediu negativi.
În cursul normal al sarcinii, placenta este reținută în corpul feminin în timpul sarcinii. Nașterea ei apare după nașterea copilului. În medie, placenta se naște 10-60 de minute după nașterea bebelușului. Diferența acestui interval de timp în genuri diferite depinde de mulți factori.
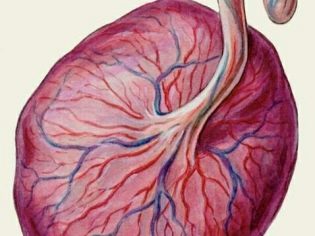
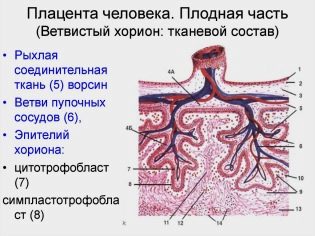
Întregul țesut placentar poate fi împărțit în 2 părți - maternală și fetală. Primul este atașat direct de peretele uterin, iar al doilea - de făt. Fiecare parte a placentei are o serie de trăsături anatomice unice.
Partea mamă
Această zonă a placentei se formează în mare parte pe baza membranei deciduale și, mai precis, a părții sale bazale. Această caracteristică determină densitatea și structura particulară a părții materne a placentei. Suprafața acestei zone de țesut placentar este destul de dură.
Prezența unor partiții speciale care se găsesc în placentă, asigură separarea fluxului sanguin matern și fetal. Bariera placentară împiedică mama și fătul să amestece sânge în această etapă. Un anumit "schimb" începe să apară oarecum mai târziu. Acest lucru se datorează procesului activ de osmoză și difuzie.
O parte din fructe
Această parte a placentei este acoperită cu un strat amniotic special. O astfel de structură este necesară pentru ca, mai târziu, în uter, să se formeze un mediu acvatic special în care bebelușul "va trăi" timp de câteva luni de dezvoltare intrauterină.
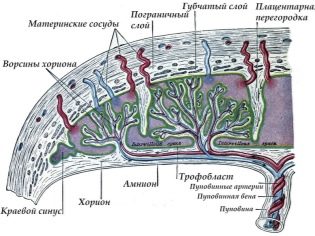
Pe partea fetală a placentei există o formare specială corionică, care se termină în numeroase vilii. Aceste viluri sunt implicate în formarea unui element important - spațiul intervillous.
Unele vilii se numesc ancorări, deoarece acestea sunt bine fixate pe peretele uterin, asigurând o fixare sigură. Ramurile ulterioare rămân direcționate în spațiul intervillus, care este umplut cu sânge din interior.
Septa septa (septa) divide suprafața țesutului placentar în mai multe părți separate - cotiledoane. Ele pot fi numite unități structural-anatomice ale placentei.
Numărul de cotiledone se modifică odată cu maturitatea placentei. Când în cele din urmă se maturizează, numărul total de structuri structurale anatomice este de câteva zeci.
cotiledon
Componenta principală a placentei seamănă cu aspectul castronului. Fiecare unitate structural-anatomică a țesutului placentar are o ramură mare a vasului de sânge ombilical, care se ramifică în mai multe ramuri mici.
Această structură oferă o funcție foarte importantă a placentei - alimentarea cu sânge a fătului cu toate substanțele necesare creșterii și dezvoltării acestuia. Reticul circulator abundent, care acoperă cotiledonul, asigură fluxul sanguin în fiecare zonă individuală a țesutului placentar. Acest lucru ajută la asigurarea alimentării neîntrerupte a sângelui nu numai cu placenta în sine, ci și cu corpul unui copil în curs de dezvoltare.
Cum se furnizeaza sangele?
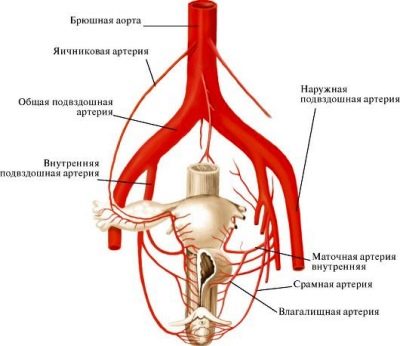
Această întrebare este foarte importantă, deoarece fără fluxul sanguin neîntrerupt, funcționarea placentei este imposibilă. Uterul, în care copilul se dezvoltă, este hrănit de arterele ovariene și uterine. Doctorii lor sunt numiți vase spirală. Ramurile arterelor ovariene și uterine se află în spațiul intervillus.
Este important de observat că există o diferență de presiune între vasele spirale și spațiul intervillous. Această caracteristică este necesară pentru schimbul de gaze și aportul de nutrienți. Diferența de presiune contribuie la faptul că sângele din artere pătrunde în villi, le spală și apoi se deplasează la placa chorialistă.Apoi intra în vene materne.
Această caracteristică a fluxului sanguin asigură o anumită permeabilitate a țesutului placentar. Se crede că capacitatea de a penetra diferite substanțe nutritive și oxigen crește treptat cu fiecare zi de sarcină ulterioară. Prin 32-34 săptămâni, permeabilitatea placentei este maximă. Apoi începe să scadă treptat.
greutate
În timpul sarcinii, mărimea placentei se schimbă aproape întotdeauna. Astfel, prin naștere, o placintă sănătoasă cântărește în medie aproximativ 0,5-0,6 kg. Diametrul său, în majoritatea cazurilor, variază între 16 și 20 cm.
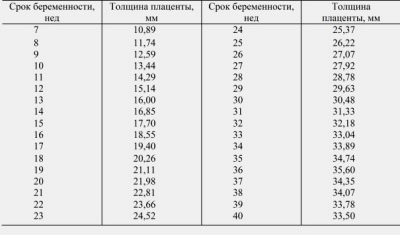
Grosimea postnatală poate fi diferită. Acest lucru depinde în mare măsură de caracteristicile individuale, precum și de existența oricărei patologii a formării acestui organ. În fiecare zi de sarcină ulterioară, grosimea placentei crește.
Medicii cred că această creștere nu se termină decât la 36-37 săptămâni de sarcină. În medie, după naștere, grosimea placentei normale este de aproximativ 2-4 cm.
tip
Țesutul placentar uman are o serie de caracteristici care îi diferențiază de placenta altor mamifere. Placenta umană este de tip hemoroid. Acest tip de țesut placentar se caracterizează prin posibilitatea circulației sângelui matern în jurul valvelor în care se află capilarele fetale.
Această structură a placentei a interesat mulți oameni de știință. Deja la începutul secolului XX, oamenii de știință sovietici au efectuat o serie de studii științifice și au făcut evoluții interesante pe baza proprietăților țesutului placentar. Astfel, profesorul V.P. Filatov a dezvoltat preparate farmaceutice speciale care conțin în compoziția lor chimică extract sau suspensie de placentă.
În prezent, știința a avansat foarte mult. Oamenii de stiinta au invatat sa lucreze in mod activ cu placenta. Celulele stem, care au o serie de funcții importante, sunt izolate de ea. Există chiar bănci de sânge din cordonul ombilical unde sunt stocate. Depozitarea celulelor stem necesită anumite condiții și respectarea unui număr de reguli sanitare și igienice stricte.
De mulți ani, oamenii de știință au crezut că placenta hemocorică umană este un organ steril. Cu toate acestea, numeroase studii științifice au respins acest lucru. Chiar și într-o placentă sănătoasă, se găsesc niște microorganisme după naștere, dintre care mulți trăiesc în cavitatea orală a unei femei însărcinate.
Cum se formează?
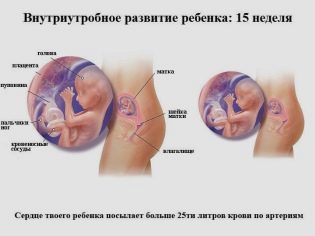
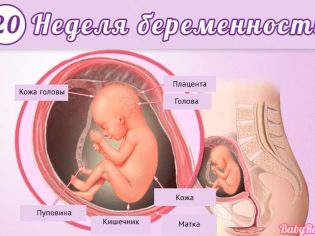
Formarea placentei este un proces biologic complex. Oamenii de stiinta cred ca placenta este formata in mod activ la 15-16 saptamani de sarcina. Cu toate acestea, termenul de dezvoltare finală a corpului poate fi diferit. Deci, numai în săptămâna a 20-a de sarcină, vasele de sânge încep să funcționeze activ în țesutul placentar.
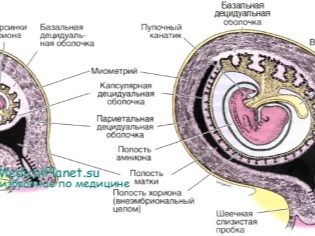
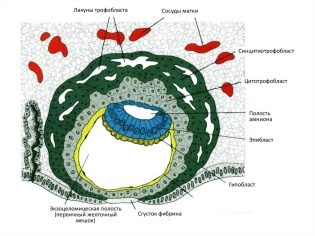
În majoritatea cazurilor, placenta se formează în peretele posterior al uterului. Țesutul placentar se formează cu participarea unei formări speciale embrionare - citotrofoblast și endometrul însuși (căptușeala interioară a peretelui uterin).
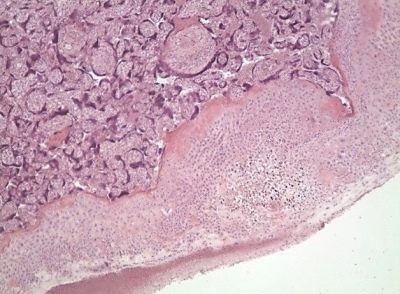
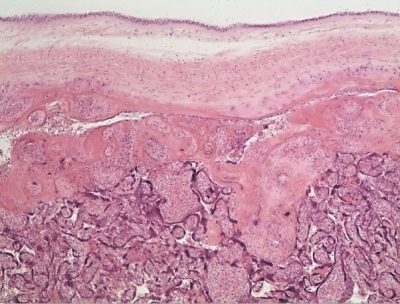
Structura histologică finală a placentei a devenit cunoscută medicilor relativ recent - în epoca examinării microscopice. În țesutul placentar, oamenii de știință disting mai multe straturi consecutive:
- deciduitis - primul strat în direcția de la uter la embrion. De fapt, este un endometru modificat.
- Stratul Lanthans (Fibrinoid Rohr).
- Trophoblast. Acest strat acoperă lacunele și crește în pereții arterelor spiralate, ceea ce previne contracțiile lor active.
- numeroși lacunecare sunt pline de sânge.
- Multicore simplastcăptușind citotrofoblastia (sintetiotifoblast).
- Stratul citotrofoblastic. Este un strat de celule localizate care formează sincițiu și produce formarea anumitor substanțe asemănătoare hormonilor.
- stroma. Este un țesut conjunctiv în care trec vasele de alimentare cu sânge.Tot în acest strat sunt elemente celulare foarte importante - celulele Kashchenko-Gofbauer, care sunt macrofage și oferă imunitate locală.
- Amnionic. Participă la formarea ulterioară a lichidului amniotic. Este necesar pentru formarea unui mediu acvatic special în care va avea loc dezvoltarea prenatală a copilului.
Un element structural foarte important al placentei este membrana bazală deciduală. Este un fel de barieră între partea maternă și cea fetală a placentei. În zona membranei decidualale bazale există numeroase cavități în interiorul cărora este prezent sânge matern.
funcții
Placenta în timpul sarcinii joacă un rol foarte important. Numărul de funcții efectuate de acest organism este destul de mare. Una dintre cele mai importante dintre acestea este funcția de protecție sau de barieră. Placenta este implicată în formarea barierului hemato-placentar. Este necesar ca dezvoltarea prenatală a fătului să nu fie afectată.
Participarea barierului hemato-placentar implică următoarele unități anatomice:
- stratul de celule endometriale (peretele interior al uterului);
- membrana de bază;
- pierderea țesutului conjunctiv pericapilar;
- membrană de bază de trofoblast;
- stadiile celulare ale citotrofoblastului;
- sincitiotrofoblast.
O astfel de structură complexă este necesară pentru ca bariera hematoplacentală să furnizeze funcții importante ale placentei. Perturbarea structurii histologice poate fi periculoasă. Într-o astfel de situație, țesutul placentar pur și simplu nu poate funcționa pe deplin.
Participarea la schimbul de gaze
Prin vasele de sânge, care sunt în cantități mari în țesutul placentar, fătul primește oxigen și, de asemenea, "scapă" de dioxid de carbon.
Acest lucru se întâmplă prin difuzie simplă obișnuită. În același timp, oxigenul pătrunde în corpul copilului în creștere și bioxidul de carbon epuizat este eliberat. Acest tip de "respirație celulară" apare pe întreaga perioadă a sarcinii. Acest mecanism unic se dezvoltă datorită faptului că plămânii fătului se formează destul de târziu.
Un copil în pântece nu respira singur. El va lua prima sa respirație numai după naștere. Pentru a compensa această condiție, are loc o astfel de schimbare a gazului celular.
Sursă de alimentare
În ciuda faptului că un copil are o gură formată, precum și organe ale sistemului digestiv până la o anumită perioadă de sarcină, nu poate să ia alimente singure. Toate componentele nutritive care sunt necesare pentru corpul copilului pentru nașterea sa, el trece prin vasele de sânge. Proteinele, grăsimile și carbohidrații intră în corpul copilului prin arterele mamei sale. În același mod, bebelușul primește apă, vitamine și oligoelemente.
Această caracteristică a nutriției fetale explică în mod clar de ce dieta unei femei însărcinate este foarte importantă. Pentru dezvoltarea completă intrauterină a fătului, mama însărcinată trebuie să monitorizeze cu atenție ce produse consumă în timpul zilei.
Este foarte important ca fructele și legumele proaspete să fie prezente în mod regulat în dieta unei femei însărcinate, precum și surse de proteine de înaltă calitate.
Izolarea schimbului de produse inutile
Rinichii și sistemul excretor al fătului încep să funcționeze destul de târziu. În timp ce ele nu sunt bine formate, placenta vine la salvare. Prin țesutul placentar, apare îndepărtarea metaboliților nedoritori elaborați de corpul copilului. Astfel, corpul fătului "scapă" de excesul de uree, creatinină și alte substanțe. Acest proces are loc prin transportul activ și pasiv.
Sinteza hormonilor
Funcția hormonală a placentei, probabil, este una dintre cele mai importante. În timpul sarcinii, țesutul placentar este chiar un organ de secreție internă, deoarece participă la formarea de substanțe biologic active.
Unul dintre ele este cel mai important hormon al sarcinii - gonadotropina corionică. Este necesar pentru cursul normal al sarcinii. Acest hormon asigură buna funcționare a placentei și, de asemenea, stimulează formarea de progesteron în corpul unei femei însărcinate. Este necesar în timpul sarcinii pentru a stimula creșterea endometrului și a opri temporar maturarea foliculilor noi în ovare.
Sub participarea placentei se formează și lactogenul placentar. Acest hormon este necesar pentru pregătirea glandelor mamare pentru viitoarele modificări - lactație. Sub influența placentei, formarea unui alt hormon necesar în timpul sarcinii - prolactină. Este, de asemenea, necesar pentru pregătirea glandelor mamare ale mamei viitoare pentru alăptarea viitoare.
Oamenii de stiinta au identificat ca tesutul placentar poate sintetiza mai multi hormoni - testosteron, relaxin, serotonina si altele. În plus față de sinteza activă a hormonilor, țesutul placentar este implicat în formarea de substanțe asemănătoare hormonilor care sunt necesare pentru cursul normal și dezvoltarea sarcinii.
Protecția fetală
Această funcție a placentei poate fi împărțită în mai multe tipuri. Deci, poate fi mecanică și imună. Fiecare dintre ele este foarte importantă în perioada dezvoltării fetale.
Protecția mecanică a fătului implică protecția corpului copilului de orice influențe de mediu. Țesutul placentar este o structură foarte delicată. Este situat în imediata apropiere a fătului. Cu diferite leziuni, placenta "înmoaie" lovitura. Acest lucru ajută la reducerea riscului de deteriorare a fătului.
Funcția de protecție imună a placentei este aceea placenta este implicată în asigurarea corpului copilului cu anticorpi materni. Aceste substanțe speciale asigură imunitatea fătului pe toată durata vieții sale prenatale în uter.
Anticorpii care intră în corpul copilului de la mama sa prin sânge sunt imunoglobuline. Unii dintre ei pătrund cu calm în placentă, intră în corpul copiilor. Astfel, placenta ajută la protejarea copilului de o serie de infecții bacteriene și virale.
Intrarea anticorpilor materni contribuie, de asemenea, la prevenirea conflictului imunologic dintre mamă și făt. În acest caz, organismul matern nu percepe fatul ca un obiect genetic străin. Această caracteristică ajută la prevenirea respingerii fătului din uter în timpul întregii sarcini.
Trebuie remarcat rolul special al sincițiului - un element special al țesutului placentar. Este implicat în absorbția unui număr de substanțe chimice periculoase care pot traversa placenta de la mamă la făt. Astfel, placenta protejează corpul copilului de penetrarea în el a unor substanțe narcotice, toxice și periculoase periculoase.
Este important să ne amintim că o astfel de selectivitate a penetrării poate fi individuală. În cazul în care structura histologică a placentei este normală, substanțele periculoase persistă. Dacă este rupt, atunci toxinele și otrăvurile pot pătrunde cu ușurință în corpul copiilor, cauzând un rău ireparabil. Acesta este motivul pentru care medicii recomanda mamele insarcinate in timpul sarcinii sa renunte la toate obiceiurile proaste.
Fumatul și băutul de alcool, precum și medicamentele pot provoca dezvoltarea unor boli periculoase la un făt în curs de dezvoltare în mod activ. Este mult mai ușor să le împiedicăm dezvoltarea decât să continuăm să încercăm să facem față patologiilor care au apărut.
Menținerea unui stil de viață sănătos al mamei viitoare este de mare importanță în formarea și funcționarea normală a placentei.
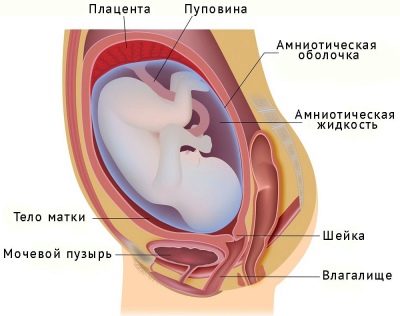
migrațiune
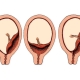
Poziția inițială a placentei în cavitatea uterină este un indicator clinic foarte important. Chiar și în timpul sarcinii depinde de modul în care va fi localizată.
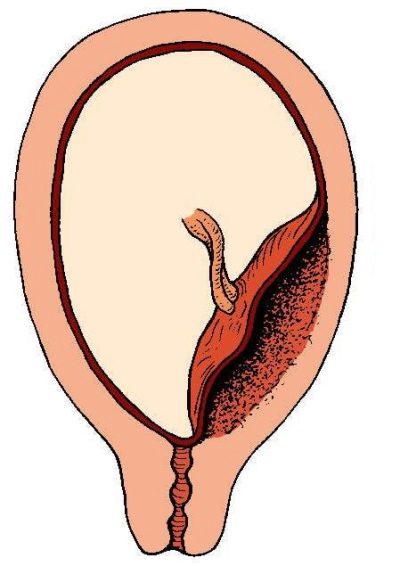
De obicei, țesutul placentar este atașat la spatele sau peretele frontal al uterului.Foarte rar, este atașat numai la unul dintre pereții laterali. Semnele de țesut placentar se înregistrează în primul trimestru de sarcină și sunt asociate cu locul de implantare a unui ovul fertilizat.
În mod normal, un ou fertilizat se atașează la baza uterului. În această zonă există un flux sanguin bun, care este necesar pentru dezvoltarea completă intrauterină a fătului în timpul sarcinii. Cu toate acestea, această situație nu se dezvoltă întotdeauna.
În practica obstetrică sunt înregistrate cazuri în care implantarea unui ovul fecundat apare în uterul inferior. Acest lucru este precedat de un număr foarte mare de motive diferite. În acest caz, oul fertilizat se poate scufunda aproape la baza gâtului uterin intern, unde se atașează la peretele uterin.
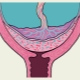
Cu cât este mai mică implantarea, cu atât placenta este mai mică. Creșterea țesutului placentar în zona medicilor interni din gâtul uterin numesc previa. Această patologie periculoasă înrăutățește în mod semnificativ cursul sarcinii și poate provoca chiar și dezvoltarea unor complicații periculoase.
Locația inițială a țesutului placentar se poate schimba. Aceasta se întâmplă cel mai adesea atunci când placenta este atașată la peretele anterior al uterului. Procesul de schimbare a localizării inițiale a țesutului placentar se numește migrare. Deplasarea placentei în acest caz, de regulă, are loc de jos în sus. Astfel, dacă poziția scăzută a țesutului placentar a fost detectată în prima jumătate a perioadei de sarcină, aceasta se poate schimba.
De obicei, migrarea placentei are loc destul de încet - în 6-10 săptămâni. Se termină complet, de regulă, numai la mijlocul trimestrului al treilea al sarcinii.
Placenta, situată pe spatele uterului, practic nu migrează. Probabilitatea deplasării țesutului placentar în această poziție este extrem de mică. Acest lucru se datorează în mare parte anumitor caracteristici ale structurii uterului.
normă
O placentă sănătoasă este o componentă importantă a cursului normal al sarcinii. Dezvoltarea acestui organ unic al sarcinii are loc treptat. Din momentul formării în corpul feminin până la naștere, placenta se schimbă aproape constant.
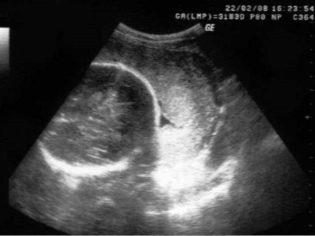
Medicii pot evalua proprietățile anatomice ale placentei, precum și identifică diverse anomalii în dezvoltarea sa, efectuând examinări cu ultrasunete. Pentru aceasta, pe tot parcursul sarcinii, mama insarcinata trebuie sa fie supusa la mai multe ecografii.
Cu ajutorul dispozitivelor moderne, specialiștii pot obține o vizualizare destul de clară a țesutului placentar. În timpul examinării cu ultrasunete, medicul poate vedea structura placentei, prezența oricăror modificări difuze în ea, precum și patologiile emergente.
Un indicator clinic foarte important, care trebuie determinat de obstetrician-ginecologi în timpul sarcinii, este maturitatea placentei. În fiecare etapă a sarcinii, variază. Acest lucru este normal. În același timp, este important să se evalueze conformitatea maturității placentei cu o anumită perioadă de sarcină.
Astfel, experții identifică mai multe opțiuni pentru maturitatea țesutului placentar:
- Zero (0). Caracterizează structura normală a placentei până la aproximativ 30 de săptămâni de gestație. Placenta unei astfel de maturități are o suprafață destul de netedă și uniformă.
- Mai întâi (1). Caracteristic pentru o placentă sănătoasă în perioada de 30-34 săptămâni de sarcină. La maturitatea primului grad apar pe placentă anumite blotturi.
- Al doilea (2). Formată în mod normal după 34 de săptămâni de sarcină. Un astfel de țesut placentar pare mai proeminent, pe acesta apar și niște striatii specifice, precum și caneluri mici.
- A treia (3). Este o normă pentru o sarcină normală pe termen lung.Placenta, care are un astfel de grad de maturitate, are pe suprafata ei destul de pronuntat valuri mari care ajung la stratul bazal. De asemenea, pe suprafața exterioară a țesutului placentar se pare că se îmbină între ele pete, având o formă neregulată - depozite de sare.
Determinarea gradului de maturitate a placentei permite medicilor să se orienteze în termenul livrării viitoare. În unele cazuri, țesutul placentar se maturizează prea repede. Aceasta duce la dezvoltarea unui număr de complicații periculoase. În acest caz, tactica sarcinii trebuie revizuită de experți.
patologii
Din păcate, anomaliile în dezvoltarea și formarea placentei apar destul de des în practica obstetrică. Astfel de condiții agravează semnificativ prognosticul sarcinii. Se dezvoltă defecte în structura placentei și contribuie la deteriorarea fluxului sanguin, care este necesară pentru dezvoltarea completă intrauterină a copilului.
În prezent, există o mulțime de patologii diferite ale placentei. Una dintre cele mai periculoase dintre ele este o creștere puternică a țesutului placentar în peretele uterin. Se pare că cu cât placenta devine mai puternică în endometru, cu atât este mai sigur că fixarea ar trebui să fie, dar de fapt acest lucru nu este chiar așa.
O creștere puternică a placentei față de peretele uterin este o problemă de dezvoltare periculoasă cu separarea acesteia în timpul nașterii. Într-o astfel de situație, nașterea unui copil, de regulă, are loc în mod normal, iar nașterea unei nașteri ulterioare este întârziată. O astfel de situație clinică poate fi periculoasă prin dezvoltarea sângerărilor masive uterine.
De asemenea, prezența pe termen lung a nașterii după naștere în uter este o amenințare la adresa dezvoltării infecției organelor de reproducere.
Cu o creștere puternică a țesutului placentar în peretele uterului, este necesară intervenția chirurgicală ginecologică. În această situație, medicii separă intenționat placenta de pereții uterului.
Deseori formează cicatrici pe uter. Acest lucru se întâmplă de obicei în cazurile în care au fost efectuate diverse operații chirurgicale - secțiunea cezariană, excizia țesuturilor deteriorate și altele. Scarringul țesutului conjunctiv duce la cicatrizare.
Creșterea placentei în cicatricea uterină este o patologie destul de periculoasă. În acest caz, pot apărea complicații periculoase în timpul nașterii naturale. Pentru a le evita, medicii trebuie de multe ori să recurgă la efectuarea unui ajutor chirurgical de obstetrică - o operație cezariană.
Coborârea puternică a placentei până la nivelul gâtului uterin intern este periculoasă prin dezvoltarea prezentării sale. Această patologie agravează prognosticul sarcinii. Cu placenta previa, riscul de a dezvolta boli infecțioase periculoase și naștere prematură este destul de ridicat. Pentru a menține și prelungi cât mai mult sarcina, mama insarcinată trebuie să respecte cu strictețe recomandările făcute pentru ea de medici.
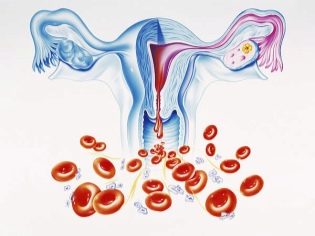
Distrugerea placentară este o altă patologie periculoasă care apare în practica obstetrică. Se caracterizează prin desprinderea țesutului placentar din anumite motive din pereții uterului. În același timp, de regulă, sângerările se dezvoltă. Dacă apare abrupția placentară într-o zonă destul de mare, atunci această situație este extrem de periculoasă pentru făt. Desprinderea masivă a țesutului placentar, însoțită de apariția tulburărilor funcționale în corpul copiilor, poate fi o indicație pentru o secție de operație cezariană de urgență.
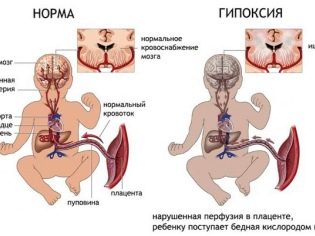
O altă patologie periculoasă este edemul placentar. Dezvoltarea acestei afecțiuni poate duce la o varietate de motive, inclusiv infecții bacteriene și virale. Edemul prelungit al placentei poate duce la dezvoltarea insuficienței placentare, hipoxia fetală și, de asemenea, provoacă travaliul prematur. În identificarea acestei patologii, medicii efectuează un tratament cuprinzător.
În placentă există o mulțime de vase de sânge. Țesutul placentar care le înconjoară este destul de slab, slab.Efectele mecanice puternice pot contribui la faptul că apar mici microdamage și chiar rupturi. De regulă, din punct de vedere clinic, astfel de vătămări minore nu se manifestă mult timp.
Dacă rupturile țesutului placentar sunt destul de semnificative, aceasta va contribui la întreruperea funcționării acestuia. În acest caz, starea generală a fătului poate fi afectată. Tulburările circulatorii pot afecta bătăile inimii unui copil, precum și creșterea deficitului de oxigen din sânge.
Detectarea defectelor și hemoragiilor mici în placentă este posibilă numai cu ajutorul examinărilor ultrasunete moderne. Deteriorările minore sunt de obicei determinate retrospectiv - după livrare în timpul unei inspecții vizuale a placentei.
Modificările structurale pot fi, de asemenea, determinate cu ajutorul examinării histologice, care se efectuează după naștere. Pentru a efectua acest studiu, nașterea după naștere este trimisă la un laborator special, unde este studiat.
Despre ce este placenta, vezi urmatorul videoclip al lui Larisa Sviridova.