Ce teste durează în timpul sarcinii?
În timpul perioadei de purtare a copilului, mama însărcinată trebuie să treacă un număr mare de teste diferite, începând cu examene generale de sânge și urină și terminând cu teste specifice de diagnostic de laborator care pot spune multe despre modul în care copilul se dezvoltă în uter. În acest articol vom vorbi despre ce anume și de ce trebuie să treacă o femeie care așteaptă un copil și, de asemenea, la ce oră este mai bine să o faceți.
De ce să fii testat?
Majoritatea viitorilor mame trata procesul de testare negativ, percep scopul lor ca fiind o necesitate neplăcută și se plâng în mod regulat că au fost "duși în sălile de clasă" și "torturați". Această poziție nu poate fi considerată responsabilă și rezonabilă pentru o adultă și o mamă viitoare, deoarece capacitățile moderne de diagnosticare - Aceasta este o șansă reală de a vedea patologia și anomaliile în dezvoltarea copilului, probleme cu mama purtătoare la început. Identificarea în timp util a problemei în majoritatea cazurilor permite rezolvarea completă și foarte reușită a problemei în ansamblu.
Este rezonabil să înceapă testarea înainte de sarcină, în perioada de planificare. Această abordare este foarte populară în Europa, America, Japonia și China. Dar, în Rusia, în timp ce mergeam în jurul birourilor de pe pragul de concepție, din păcate, nu a devenit o bună tradiție.
De aceea este important să nu ignorați testele care sunt stabilite de către obstetrician-ginecolog după ce a devenit cunoscută despre faptul că femeia este gravidă.
Faceți imediat o rezervă că analizele, conform legii ruse, nu sunt o condiție prealabilă pentru monitorizarea gravidă. Orice femeie din motive și motivații personale poate refuza orice analiză. De aceea este important să știm ce teste sunt recomandate pentru ce, ce arată și de ce sunt necesare. Apoi, o femeie care așteaptă un copil nu va mai considera măsurile de diagnostic ca o povară și va începe să trată mai conștient setările.
Cercetare înainte de înregistrare
Prima analiză a unei femei gravide este un test, a cărui sarcină principală este de a transforma o femeie în categoria femeilor însărcinate. Poate so facă singură acasă. Pentru a face acest lucru, este suficient să folosiți banda de testare, care răspunde cu o linie de semnal (a doua bandă) la creșterea urinei unei concentrații de hormon special - gonadotropină corionică. Este produsă de celulele corion imediat după implantarea unui ovul fertilizat în cavitatea uterină.
De obicei, acest eveniment semnificativ se întâmplă. 7-8 zile după concepție, iar nivelul hormonului crește la fiecare două zile. Odată cu debutul întârzierii, este posibil să se stabilească o "situație interesantă" cu ajutorul testelor de farmacie. Puțin mai devreme, puteți dona sânge dintr-o venă pentru a determina concentrația de hCG, deoarece hormonul de sarcină apare mai devreme în sânge, concentrația acestuia crescând mai repede.
Cu câteva zile înainte de livrarea de sânge venos trebuie să renunți la alimente grase și la toate obiceiurile proasteLa care apar fumatul și alcoolul, este recomandat să nu mănânci deloc 6-8 ore înainte de a vizita laboratorul. Dacă rezultatul indică faptul că hCG este mai mare de 5 unități, atunci poate fi suspectată sarcina.Dar este încă prea devreme pentru a merge la consultare, este recomandabil să repetați testul de sânge după 2-4 zile pentru a obține creșterea dinamicii hormonului.
Atunci când nivelul hCG crește într-un ritm bun, puteți să vă adresați în mod sigur medicului ginecolog local la locul de reședință, cu o cerere de a vă lua pe seama sarcinii.
Lista anchetelor pentru înregistrare
De obicei, sexul echitabil se întoarce la ginecologul lor timp de 10-15 zile întârziat menstruația. În plus față de întrebările generale, găsirea datei ultimei menstruații, mama viitoare va primi Lista examenelor de diagnostic recomandate tuturor femeilor aflate în "poziție interesantă":
analiza generală a unei mostre de urină;
analiză pentru identificarea grupurilor de sânge și a accesoriilor rhesus;
examinarea biochimică a unei probe de sânge;
analiza detaliată a sângelui (total);
un test de sânge pentru a identifica infecțiile existente sau anterioare (PB Wasserman, HIV, infecția TORCH);
citologie scurgere vaginale de descărcare de gestiune.
Acestea sunt principalele scopuri de diagnosticare, acestea le dau doctorului ocazia de a obține o imagine "de pornire" a stării de sănătate a femeii care urmează să devină mamă. Ca prescripții suplimentare de diagnosticare, examinarea istoricului personal al femeilor, trăsături ale sarcinilor anterioare, avorturi spontane, naștere, uneori asemenea metode de diagnosticare sunt atribuite ca:
un test de sânge pentru concentrația de hormoni, în special pentru progesteron;
analiza hemolizinelor și a anticorpilor Rh (la femeile gravide cu factor Rh negativ);
testul infecției cu transmitere sexuală (STD).
Tabel de analize obligatorii
Pe scurt, planul de diagnosticare pentru următoarele nouă luni arată cam așa:
Termenul obstetric (săptămâni) | Examenele atribuite |
5-7 |
|
7-11 |
|
11-14 (până la 13 săptămâni + 6 zile) |
|
15-16 |
|
16-19 (până la 19 săptămâni inclusiv) |
|
20-22 |
|
24-28 |
|
30 (exact) |
|
31-36 |
|
36-37 |
|
37-40 |
|
Aceasta este doar o listă aproximativă a măsurilor de diagnosticare, în fiecare situație specifică aceasta poate fi completată de alte studii care o impun. Dacă vorbim despre perioade mai lungi - trimestre, este de dorit să treci următoarele studii în fiecare dintre ele.
Primul trimestru
Până la 12-13 săptămâni, este recomandabil ca o femeie să fie supusă primului studiu de screening, așa-numitul test genetic sau analiză pentru deformările teoretice probabile ale copilului. Raportul dintre concentrația hcgb (gonadotropină corionică umană) și substanța proteică din plasmă PAPP-A, împreună cu datele prezentate de fetometria copilului, programul de calcul va calcula riscul individual de a avea un copil cu tulburări cromozomiale, cum ar fi sindromul Down, sindromul Turner și alte boli totale și incurabile . Ecografia va evalua, de asemenea, markerii patologiilor genetice - TVP (grosimea spațiului gulerului) și vizualizarea oaselor nazale.
Studii generale cum ar fi diagnosticarea bolilor infecțioase, sunt de o importanță deosebită, deoarece atunci când se stabilește faptul că anumite fluctuații de la normă și anomalii, medicul va fi capabil să aleagă tactica potrivită pentru gestionarea femeii însărcinate. Doctorii importanți cred și examinarea pentru a clarifica grupul și sângele rhesus.
Când mama viitoare descoperă absența unei proteine specifice, adică factorul Rh negativ este confirmat, soțul ei va trebui, de asemenea, să viziteze sala de tratament în timpul sarcinii și să doneze sânge pentru aceeași analiză în aceeași clinică antenatală, astfel încât medicul să poată verifica faptul că Rhesus și evaluarea în timp util a riscului de dezvoltare a mamei Rh și a fătului.
Moașă viitoare mamă în 1 trimestru va vizita aproximativ o dată în 3 săptămâni, dacă în procesul de gestație nu există complicații și situații neprevăzute. În această perioadă, ea va fi recomandată să viziteze alți medici - ENT, cardiolog, oftalmolog, dentist și endocrinolog.
La fiecare vizită programată la consultarea dvs., va trebui să pre-treceți urina pentru o analiză generală și, de asemenea, să măsurați presiunea și să o cântăriți.
Al doilea trimestru
În timpul sarcinii, examinarea principală este al doilea studiu de screening. Sângele pentru biochimie este donat de la săptămâna 16 până la cea de-a 20-a săptămână, este permisă efectuarea unei scanări cu ultrasunete în orice moment până la 21 inclusiv săptămâni. Ca și în cazul screeningului anterior, va fi evaluată o măsură cantitativă a hCG, precum și nivelul alfafetoproteinei și estriolului liber.
Împreună cu ultrasunetele și cu o istorie generală a femeilor însărcinate, un program de calculator pentru studiile de screening va fi capabil să rezumă imaginea și calcula riscurile de a avea un copil cu patologii și anomalii de dezvoltare.
Ca și în perioadele anterioare, este recomandabil să se aibă grijă să apară la recepția programată după ce a trecut urina pentru o analiză generală (OAM). La fiecare vizită, femeia va măsura nivelul presiunii, va cântări, va evalua extremitățile inferioare și superioare pentru posibila apariție a edemului. Vizitați medicul va avea mai des - aproximativ două ori pe lună.
În al treilea trimestru
Cel mai mare număr de teste va trebui să treacă la concediul de maternitate. Până în cea de-a 30-a săptămână, aproape tot ceea ce a fost deja predat în timpul admiterii unei femei însărcinate la înregistrarea dispensarului este restituit. Încă înainte de fiecare vizită la medic este necesară o analiză a urinei. Mama așteaptă să efectueze vizite la ginecolog la fiecare 7-10 zile. Testele de diagnosticare pot fi efectuate din săptămâna 31 - CTG fetal și așa-numitul ultrasunete Doppler (ultrasunetele Doppler), a căror sarcină este de a stabili intensitatea fluxului sanguin în vasele uterine.
Înainte de naștere, o femeie trebuie să treacă din nou o listă impresionantă de teste, inclusiv examinarea citologică a mucusului vaginal. Screening-ul pentru 3 trimestre este limitat la ultrasunete pentru perioade de 26 până la 32 de săptămâni.
Descrierea testelor în timpul sarcinii
Nu toți medicii spun pacienților că orice teste efectuate de femeile gravide pot să prezinte pacienților, ale căror atribuții includ descifrarea acestor teste și luarea deciziilor cu privire la tratamentul sau corectarea posibilă a tulburării identificate.Și este foarte important pentru mamele viitoare să știe ce și de ce angajează.
hemogramă completă
Mai recent, a fost luată exclusiv separat, cu un scarificator, iar acum medicii încearcă să combine acest proces cu prelevarea de sânge venoase, deoarece acest material este destul de potrivit pentru efectuarea unei analize clinice la egalitate cu un eșantion de sânge capilar. Un astfel de studiu este numit și extins, în direcția în care poate fi indicat pe scurt - "UAC" sau "AS".
Analiza vă permite să setați conținutul de sânge al eritrocitelor gravide, nivelul hemoglobinei, numărul exact de leucocite, limfocite și trombocite, precum și rata de sedimentare a eritrocitelor (ESR). Donați sânge trebuie să fie pe stomacul gol.
Un medic experimentat poate fi spus de către un asistent de laborator după teste extinse pentru a spune multe despre bunăstarea viitoarei mame și a copilului ei - fie că o femeie gravidă are procese inflamatorii, fie o alergie sau o anemie. Leucocitele și ESR în timpul nașterii întotdeauna ușor înălțatăeste complet natural datorită naturii însăși. Dar scăderea hemoglobinei este considerată un indicator alarmant și necesită o corecție medicală, deoarece, cu anemie, mama suferă de un copil.
Hematocrit - capacitatea sângelui de a transporta oxigen, sub acest concept medicii și criptează numărul de celule roșii din sânge, celule care dau sângei culoarea și transportă oxigenul. Numărul excesiv de trombocite poate indica trombofilia - o stare foarte periculoasă în general și în special în timpul sarcinii.
Determinarea tipului de sânge și a factorului Rh
Pentru prima dată, o persoană este determinată de aceste caracteristici imediat după naștere, în spitalul de maternitate. Cu toate acestea, nu fiecare femeie, mai ales dacă a fost vreodată în spital, are o idee clară despre ce grup are și despre ce este Rhesus. Și aceste informații sunt foarte importante pentru înțelegerea tacticii de sarcină. Sângele venos este colectat în stadiul inițial al termenului copilului.când mama insarcinată vine să se înregistreze. Aceasta este una dintre primele analize care are o mare importanță.
Dacă se dovedește că un bărbat și o femeie care se pregătesc să devină părinți au diferite tipuri de sânge, medicul va putea să își asume probabilitatea (ușoară) a unui conflict în grupul de sânge. Cu atât mai des există un conflict asupra factorului Rh. Dacă o femeie are un negativ, iar soțul ei are unul pozitiv, atunci riscul unui conflict imun dintre mamă și făt, pe care rhesus-ul tatălui îl poate moșteni, este mare.
Pregătirea pentru analiză nu este necesară, se va lua o probă de sânge venos simultan cu probele pentru analiza generală de laborator. Repetați grupul și starea Rh sunt determinate în spitalul de maternitate, chiar înainte de nașterea copilului, pentru a elimina orice probabilitate de eroare.
Teste de titru anticorp
O astfel de analiză este necesară nu pentru toată lumea, ci doar pentru femeile care prezintă riscul de a dezvolta un conflict asupra tipului de mamă-făt datorită diferenței factorilor Rh sau a grupurilor de sânge. Analiza face posibilă detectarea anticorpilor din sângele unei femei care vizează distrugerea copilului ca agent străin corpului mamei. Titrul de anticorpi este exprimat ca 1: 16, 1: 32, etc. Dacă nu există nici un conflict, atunci titrul de anticorpi este negativ. Cu cât valoarea este mai mare, cu atât conflictul este mai puternic.
Analiza se face dintr-o venă, pe un stomac gol. Pentru prima dată, el este numit pentru o mamă viitoare dintr-un grup de risc după înregistrare, o dată pe lună. În cel de-al doilea trimestru, analiza este efectuată cel puțin o dată în 2 săptămâni și după 34 de săptămâni - o dată pe săptămână.
Sânge pentru zahăr
Glucoza este foarte importantă pentru metabolismul energetic atât în corpul mamei, cât și pentru procesele metabolice din corpul mic al copilului. Dar excesul de zahăr din sânge poate duce la schimbări ireversibile în dezvoltarea copilului. Prin urmare, această analiză simplă și clară asigurați-vă că faceți în timp ce purtați un copil.
Pentru prima dată, zahărul din sânge va fi determinat la momentul înregistrării pentru înregistrarea dispensară a sarcinii. Dacă nu există abateri, atunci un astfel de studiu se repetă numai la sfârșitul sarcinii, după 34 de săptămâni. Dacă medicul are suspiciuni cu privire la așa-numitul diabet zaharat, analiza va trebui să treacă mai des. Puteți utiliza profilul glicemic - o metodă specială utilizată la domiciliu.
Prin aceasta, sângele unei femei trebuie analizat utilizând un glucometru de casă de câteva ori pe zi - pe stomacul gol înainte de micul dejun, la fiecare două ore după masă și, de asemenea, înainte de culcare. Pe timpul nopții, procedura se efectuează la fiecare 3 ore. Rezultatele sunt înregistrate, profilul zilnic de glucoză este analizat după o măsurare zilnică efectuată corect.
În mod normal, zahărul din sânge la o femeie însărcinată este la aceleași valori ca și cele fără sarcină. Nu mai mult de 5,9 mmol / l în sângele venos trebuie detectat în sângele său, nu mai mare de 8,9 mmol / litru la două ore după masă. Nivelurile ridicate de glucoză sunt pline de avort spontan, dezvoltare anormală a fătului.
Test de sânge hormonal
Hormonii sunt responsabili de menținerea sarcinii, contribuie la creșterea și dezvoltarea normală a copilului. Schimbările în fondul hormonal sunt cauze ale pericolului de avort spontan, patologii de dezvoltare. Acest grup impresionant de studii cuprinde analize de sânge pentru hCG, estriol, progesteron. Primii doi hormoni sunt determinați în timpul celui de-al doilea screening prenatal, iar nivelul progesteronului este important atât în stadiile incipiente (contribuie la livrarea fătului) cât și la sfârșitul termenului copilului (el vorbește despre starea și activitatea placentei).
Pentru dezvoltarea adecvată a organelor interne ale copilului este nevoie de o cantitate suficientă de hormoni tiroidieni. Ele pot fi identificate în sângele unei femei însărcinate ca T4 liber (tiroxină) și T3 (triiodotironină). Testele la T3 și T4 liber nu vor fi prescrise tuturor dar numai pentru femeile care au avut probleme de tiroidănd, precum și apariția unor astfel de probleme în timpul purtării copilului.
Populară este analiza lactogenului placentar. Acest hormon este produs de placenta însăși, crește în mod normal după săptămâni de sarcină, astfel că declinul acesteia poate fi un semn al insuficienței placentare. Concentrația de prolactină este, de asemenea, investigată.
O importanță deosebită pentru sănătatea reproductivă a mamei viitoare o are hormonul estradiol, care este responsabil pentru funcționarea normală a ovarelor, a tuburilor uterine, a uterului în sine. Cu cât este mai aproape de naștere, cu atât este mai mare concentrația de estradiol. Este periculos nu atat excesul acestui hormon cat si deficienta acestuia, deoarece este plină de întreruperea sarcinii și alte consecințe neplăcute.
Uneori doriți să determinați nivelul testosteronului hormon sexual masculin în sângele unei femei însărcinate. Acest hormon, deși este considerat bărbat, este, de asemenea, prezent în anumite concentrații la femei, iar nivelul acestuia crește de mai multe ori în timpul purtării unui copil, mai ales la femeile gravide cu băieți. Este uneori necesar să se determine așa-numitul AMT - un hormon anti-mullerian, care este important pentru funcția de reproducere a unei substanțe. O astfel de analiză este adesea prescrisă femeilor înainte și după FIV, precum și femeilor însărcinate care au antecedente de încercări nereușite de a deveni mamă - sarcini spontane și sarcini înghețate.
Toate testele pentru determinarea nivelelor hormonale trebuie luată dimineața înainte de a mânca. Cu 8 ore înainte să nu luați alimente grase, timp de o oră nu puteți fuma. O probă de sânge este luată dintr-o venă. Mulți factori pot afecta rezultatele testelor, de la medicamentele luate de o femeie la stresul sever pe care îl întâmpină. De asemenea, merită să renunțe temporar la donarea de sânge dacă orice boală infecțioasă a fost amânată recent.
Test de sânge biochimic
Această metodă comună de diagnostic de laborator vă permite să formați o idee destul de precisă despre cum funcționează organele interne, cum au loc procesele metabolice. Nivelul actual de dezvoltare a laboratorului permite stabilirea câtorva zeci de indicatori diferiți într-o probă de sânge venoasă.
La femeile gravide, lucrătorii de laborator determină nivelul glucozei, nivelul ureei, creatinina, proteina totală, fierul și fierul seric, bilirubina, colesterolul, homocisteina, feritina, ca parte a unui studiu biochimic. Astfel, concentrația de bilirubină poate vorbi despre starea și funcționarea ficatului, iar ureea și creatinina indică funcționalitatea și starea de sănătate a rinichilor și a întregului sistem de excreție. AST (aspartat aminotransferaza) și ALT (alanin aminotransferază) sunt enzime care "semnalează" nivelul lor de posibile perturbări în funcționarea inimii și, respectiv, a ficatului.
Proteina C reactivă poate fi un semn de inflamație în corpul unei femei însărcinate. În plus, metoda de cercetare biochimică vă permite să setați conținutul de sânge al calciului și potasiului, sodiului și clorului, care sunt atât de necesare în timpul perioadei de gestație a bebelușului.
Dacă vi se atribuie o astfel de analiză, ia-o în serios. Pentru a apărea în sala de tratament ar trebui să fie strict pe stomacul gol, de preferință timp de 2-3 zile înainte de donarea de sânge dintr-o venă, nu mănâncă alimente grase și prăjite, ar trebui să renunțe la o mulțime de condimente și dulciuri.
Determinarea coagulării sângelui
Acesta este un întreg grup de teste care nu ar trebui refuzate cel puțin pentru că rezultatul livrării viitoare depinde de acesta. Capacitatea sângelui de a coagula nu permite unei femei să moară în timpul nașterii, deoarece pierderea de sânge în acest moment este destul de mare. Din mai multe motive, sângele mamei viitoare poate avea o capacitate crescută sau scăzută de coagulare. Aceasta este verificată atât la începutul sarcinii, cât și la final, imediat înainte de naștere.
Principalul pericol la naștere este sângerarea uterină abundentă, care poate apărea după ce "nașterea" placentei nu mai este necesară după nașterea bebelușului. Femeile se pregătesc pentru acest moment crucial în avans. În al doilea trimestru, sângele devine mai "gros", gata pentru creșterea cheagurilor de sânge dacă este necesar.
În timpul sarcinii, o astfel de analiză va trebui să fie luată de mai multe ori - chiar la început, la mijloc și imediat înainte de naștere. Principalii indicatori sunt APTTV (timpul necesar pentru coagulare), nivelul trombocitelor și fibrinogenul, anticoagulantul lupus.
O coagulogramă include definirea unei atitudini normalizate internaționale INR. Sondajul determină timpul necesar pentru formarea unui cheag, așa-numitul timp de protrombină. În mod normal, acesta variază între 17 și 20 de secunde.
Se determină, de asemenea, concentrația unui singur complex complex de fibrină-monomer solubil. Rezultatul acestei valori este important pentru diagnosticarea problemelor de dezvoltare sau a îmbătrânirii prematură a placentei. Și deoarece monomerii de fibrină nu cresc singuri, dar sunt de obicei asociați cu numărul de trombocite, TEG se efectuează de asemenea cu o tromboelastogramă. Hemostaza - echilibrul sângelui, care nu-i permite să se îngroaie sau să se subțieze prea mult - este foarte important.
Orice încălcări necesită corecție medicală promptă.
Analiza hepatitei B și C
Hepatita la femeile gravide apare deseori fără simptome, dar efectul virușilor asupra copilului poate fi devastat, iar probabilitatea infecției intrauterine este mai mică decât probabilitatea de infectare în timpul nașterii. Trădarea hepatitei este că o femeie nu poate ghici despre boală și nu o asociază cu sexul recent, vizitează un dentist, piercing, consumând lapte crud și stridii.
Hepatita C este mai periculoasă decât hepatita B, deoarece duce deseori la infecții intrauterine la făt, precum și la moartea copilului atât în pântece, cât și în primele ore după naștere. Pentru multe mame viitoare, rezultatul pozitiv al acestui test de sânge de laborator este neașteptat. Hepatita pentru ei se deschide.
Prin urmare, nu trebuie să refuzați să prezentați un astfel de diagnostic, deoarece nu necesită o vizită separată în sala de tratament - sângele venos va fi luat împreună cu materialul pentru analize biochimice sau clinice.
Dacă rezultatul este îndoielnic, fals pozitiv sau fals negativ - diagnosticul se repetă.
Testarea sifilisului și a hiv
Pentru a proteja copilul de a fi infectat cu virusul imunodeficienței umane, se administrează un tratament antiretroviral special în timpul sarcinii. În acest caz, probabilitatea infectării unui copil este mai mică de un procent. Dar, pentru a începe un astfel de tratament și pentru a duce astfel o sarcină adecvată, medicul trebuie să aibă încredere în statutul HIV al femeii însărcinate.
Analiza se face de două ori pentru sarcină, nu pentru că medicul dorește acest lucru. Acest lucru se datorează perioadei de incubație - este de la 3 lunidar pentru că la începutul sarcinii, când o femeie se înregistrează, analiza poate fi negativă și deja la 30 de săptămâni poate deveni pozitivă.
În condițiile de laborator, în sângele venos al mamei viitoare se determină anticorpi la HIV. În mod normal, nu ar trebui să fie. Analiza sifilisului se efectuează, de asemenea, în mod repetat, în timpul desfășurării unui copil. Acest lucru se datorează și duratei perioadei de incubație a bolii.
Sifilisul este periculos în timpul sarcinii, deoarece poate duce la avort spontan, la nașterea prematură, la infecția intrauterină a copilului. Pentru a vorbi cu încredere despre existența sifilisului, nici o femeie nu poate. Chiar dacă toate contactele sale sexuale sunt sub control, atunci nu se poate spune același lucru despre partener, pe lângă faptul că boala este transmisă prin mijloace de uz casnic. Sifilisul suficient de lung nu se poate manifesta.
Un test de sânge pentru această boală venoasă neplăcută se efectuează prin două metode - microreacție de precipitare sau reacție Wasserman. Mai frecvent este a doua metodă. Atât în timpul sarcinii poate da rezultate fals pozitive, ducând mama însărcinată în șoc. Din păcate, acest lucru se întâmplă destul de des în timpul sarcinii. Numai o examinare suplimentară vă va ajuta să stabiliți dacă sifilisul este într-adevăr.
Se recomandă efectuarea acestor teste pe stomacul gol. Sângele este luat dintr-o venă. Adesea, analiza este combinată cu colectarea de materiale pentru cercetarea altor infecții.
TORCH Analiza infecției
TORCH este o abreviere, în spatele căreia se află majusculele denumirilor latine ale infecțiilor cele mai frecvente și cele mai periculoase pentru mamele viitoare - toxoplasmoza, rubeola, infecția cu citomegalovirus, herpesul. Dacă o femeie a suferit o parte din aceste afecțiuni mai devreme, înainte de debutul sarcinii, atunci anticorpii de tip IgG, care indică prezența anticorpilor la aceste infecții în organism, vor fi detectați în sângele ei. Prin urmare, copilul este, de asemenea, protejat.
Dacă anticorpii detectați în sânge sunt caracteristici pentru faza activă a răspunsului imunitar - IgM și IgA, atunci femeia are nevoie urgentă de ajutorul unui specialist în boli infecțioase și, eventual, terminarea sarcinii din motive medicale. Astfel de anticorpi sugerează că o femeie suferă de aceste afecțiuni și acest lucru crește probabilitatea de anomalii ale dezvoltării, decesului și nașterii copilului cu un factor de zece.
Pentru rubeola, toxoplasmoza, virusurile herpetice și cytomelovirusul, sângele va fi luat dintr-o venă. Pregătirea pentru analiză nu este necesară, adică nu puteți să mori de foame înainte de a vizita camera de tratament.
Analize suplimentare
În plus față de testele care pot fi prescrise și efectuate în condițiile clinicii antenatale, uneori este nevoie de cercetări suplimentare. Acestea includ diagnosticul complex prenatal IPD - invaziv.Acesta este, de obicei, efectuat în condiții de centre medicale genetice.
Vă permite să stabiliți cu exactitate dacă bebelușul este sănătos. O femeie poate fi referită la astfel de examinări. în care rezultatele primelor și al doilea proiecții au arătat riscuri ridicate și extrem de ridicate nașterea unui copil cu anomalii cromozomiale.
La inceput, femeia are asistenta consultativa - ea este trimisa la o receptie pentru genetica, care alege si ofera mamei insarcinate una din modalitatile de a confirma sau de a respinge rezultatele alarmante de screening.
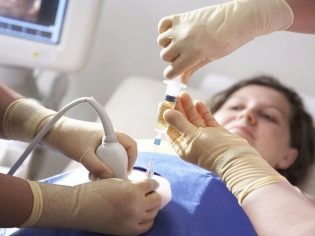
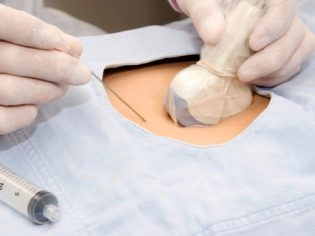
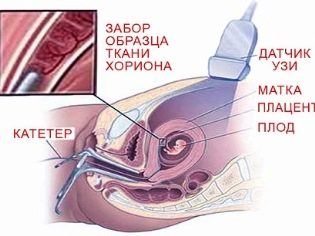
Biopsia biologică este un studiu care poate fi programat cel mai devreme, mai devreme de 10-12 săptămâni. Prin cervix cu un cateter special sau printr-o puncție lungă a acului în peretele abdominal anterior sunt luate pentru analiza țesutului corionic. Acest studiu face posibilă, cu o probabilitate de 99%, stabilirea unui sindrom Down Child și a altor anomalii cromozomiale congenitale, defecte ale tubului neural, boli ereditare, hemofilie, sexul copilului și chiar stabilirea paternității dacă este necesar.
O metodă plus este aceea concluzia este pregătită în câteva zileși, dacă diagnosticul trist este confirmat, femeia și rudele ei au timp să decidă despre soarta ulterioară a sarcinii - să lase copilul cu patologia sau să o întrerupă din motive medicale.
Minus biopsia reprezintă riscul de infectare a membranelor fătului, a embrionului în sine, precum și a apariției sângerărilor și avortului. O femeie cu un diagnostic invaziv negativ al factorului Rh poate provoca un conflict. Riscurile sunt estimate la 2-5%.
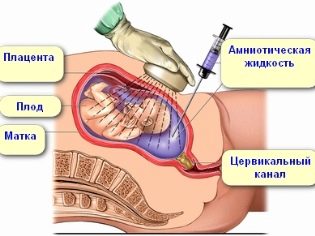
În cel de-al doilea trimestru, o placentocenteză poate fi efectuată pentru o femeie - luând un eșantion de țesuturi placentare pentru analiza genetică în același mod descris. În săptămâna 15-16, calculul obstetric al termenului pentru o femeie poate oferi un test de lichid amniotic - amniocenteză.
Intrarea în lichidul amniotic trece printr-un ac lung prin peretele abdominal anterior. Întregul proces este monitorizat neobosit de către un tehnician cu ultrasunete. Procedura este urmărită pe monitorul scanerului cu ultrasunete. Senzațiile dureroase ale unei femei sunt întrerupte prin anestezie locală sau generală. Această analiză este arătată nu numai celor ale căror screening-ul prezintă riscuri mari de a avea un copil cu boli genetice, dar și femeilor care au titruri ridicate de anticorpi în sânge, deoarece metoda va permite să se determine natura și modul de desfășurare a conflictului Rh, precum și femeile care au medic suspectează hipoxia fetală severă.
Riscul unor consecințe negative asupra stării femeii gravide și a copilului ei în acest caz este mai mic decât cu o biopsie corionică. Se estimează la aproximativ 1-3%. Minusul metodei constă în durata acesteia - uneori durează până la 6 săptămâni pentru a obține rezultatul.
În cel de-al doilea trimestru, începând cu săptămâna 18, este posibilă efectuarea colecocentezei - colectarea pentru analiza sângelui din cordonul ombilical al bebelușului. Ea "minat" în același mod - prin peretele abdominal anterior. De la mijlocul sarcinii poate fi indicată și o biopsie pentru copii. Metoda cea mai traumatică, în 8-10% dintre cazurile care duc la avort spontan, este fetoscopia. O sondă flexibilă este inserată în uter și copilul este examinat cu atenție pe un monitor. Puteți face această procedură la 18-19 săptămâni de sarcină, dar procedura din motive inteligibile este prescrisă destul de rar.
Metodele non-invazive nu sunt foarte precise și sunt mai puțin periculoase pentru femei și copii. Printre modalitățile neinvazive exacte de a afla totul despre starea de sănătate a bebelușului se poate nota doar testul non-invaziv de ADN. Se desfășoară în clinici genetice speciale și centre medicale. În sângele unei femei însărcinate, celulele roșii ale copilului sunt identificate și eliberate, care apar în ea deja din a 8-a săptămână de sarcină. Apoi, în celulele sanguine ale unui copil, ADN-ul său unic este izolat, ceea ce ne permite să judecăm dacă există patologii și anomalii de dezvoltare cu o acuratețe de până la 98-99%.Dezavantajul analizei este că este foarte costisitor - câteva zeci de mii de ruble.
concluzie
Testele de sarcină pot fi atribuite o varietate de, totul depinde de modul în care purtarea copilului continuă. Toate acestea, dacă există o prescripție medicală (cu excepția testului ADN neinvaziv inovator), sunt efectuate pentru mama viitoare absolut liberă. Cu toate acestea, dreptul femeii este să aleagă un laborator și o clinică unde să fie examinată și, dacă alege să nu aibă un laborator de consultare, va trebui să ia teste pentru o taxă la tarifele clinicii selectate.
În următorul videoclip veți găsi un calendar util de sarcină săptămânal și o listă de teste necesare.